Спинной мозг (medulla spinalis) — часть центральной нервной системы, расположенная в позвоночном канале. С. м. имеет вид тяжа белого цвета, несколько сплющенного спереди назад в области утолщений и почти круглого в других отделах. В позвоночном канале простирается от уровня нижнего края большого затылочного отверстия до межпозвоночного диска между I и II поясничными позвонками. Вверху спинной мозг переходит в Ствол головного мозга, а внизу, постепенно уменьшаясь в диаметре, заканчивается мозговым конусом (рис. 1). У взрослых С. м. значительно короче позвоночного канала, его длина варьирует от 40 до 45 см. Шейное утолщение С. м. расположено на уровне III шейного и I грудного позвонка; пояснично-крестцовое утолщение находится на уровне Х—XII грудного позвонка. Передняя срединная щель и задняя срединная борозда делят С. м. на симметричные половины. На поверхности С. м. в местах выхода вентральных (передних) и дорсальных (задних) корешков выявляются две менее глубокие борозды: передняя латеральная и задняя латеральная. Отрезок С. м., соответствующий двум парам корешков (два передних и два задних), называется сегментом. Выходящие из сегментов С. м. передние и задние корешки объединяются в 31 пару спинномозговых нервов. Передний корешок образован отростками двигательных нейронов ядер передних столбов серого вещества. В состав передних корешков VIII шейного, XII грудного, двух верхних поясничных сегментов наряду с аксонами двигательных соматических нейронов входят нейриты клеток симпатических ядер боковых столбов, а в передние корешки II—IV крестцовых сегментов включаются отростки нейронов парасимпатических ядер латерального промежуточного вещества С. м. Задний корешок представлен центральными отростками ложноуниполярных (чувствительных) клеток, располагающихся в спинномозговом узле. Через серое вещество С. м. по всей его длине проходит центральный канал, который, краниально расширяясь, переходит в IV желудочек головного мозга, а в каудальном отделе мозгового конуса образует терминальный желудочек.
Серое вещество С. м., состоящее преимущественно из тел нервных клеток, находится в центре (рис. 2). На поперечных срезах оно напоминает по форме букву Н или имеет вид «бабочки», передние, задние и боковые отделы которой образуют рога серого вещества. Передний рог несколько утолщен и расположен вентрально. Задний рог представлен узкой дорсальной частью серого вещества, распространяющегося почти до наружной поверхности С. м. Латеральное промежуточное серое вещество образует боковой рог.
Продольные скопления серого вещества С. м. называются столбами. Передний и задний столбы имеются на всем протяжении С. м. Боковой столб несколько короче, он начинается на уровне VIII шейного сегмента и простирается до I—II поясничных сегментов. В столбах серого вещества нервные клетки объединены в более или менее четкие группы-ядра. Вокруг центрального канала располагается центральное студенистое вещество.
Белое вещество занимает периферические отделы С. м. и состоит из отростков нервных клеток. Борозды, расположенные на наружной поверхности С. м., делят белое вещество на передний, задний и боковой канатики. Нервные волокна, единые по происхождению и функции, внутри белого вещества объединяются в пучки или тракты, которые имеют четкие границы и занимают определенное положение в канатиках. В спинном мозге функционируют три системы проводящих путей: ассоциативные (короткие), афферентные (чувствительные) и эфферентные (двигательные). Короткие ассоциативные пучки соединяют между собой сегменты С. м. Чувствительные (восходящие) тракты направляются к центрам головного мозга (Головной мозг). Нисходящие (двигательные) тракты обеспечивают связь головного мозга с двигательными центрами спинного мозга (см. Проводящие пути).
Вдоль спинного мозга располагаются кровоснабжающие его артерии: непарная передняя спинальная артерия и парная задняя спинальная артерия, которые формируются крупными радикуломедуллярными артериями. Поверхностные артерии С. м. связаны между собой многочисленными анастомозами. Венозная кровь от спинного мозга оттекает через поверхностные продольные вены и анастомозы между ними по корешковым венам во внутреннее позвоночное венозное сплетение (см. Спинальное кровообращение).
Спинной мозг покрыт плотным чехлом твердой мозговой оболочки, отростки которой, отходящие у каждого межпозвоночного отверстия, покрывают корешок и спинномозговой узел. Пространство между твердой оболочкой и позвонками (эпидуральное пространство) заполнено венозным сплетением и жировой тканью. Кроме твердой мозговой оболочки С. м. покрыт также паутинной и мягкой мозговыми оболочками (Мозговые оболочки). Между мягкой мозговой оболочкой и спинным мозгом расположено субарахноидальное пространство С. м., заполненное цереброспинальной жидкостью (Цереброспинальная жидкость).
Выделяют две основные функции С. м.: собственную сегментарно-рефлекторную и проводниковую, обеспечивающую связь между головным мозгом, туловищем, конечностями, внутренними органами и др. По задним корешкам С. м. передаются чувствительные сигналы (центростремительные, афферентные), а по передним корешкам — двигательные (центробежные, эфферентные) сигналы.
Собственный сегментарный аппарат С. п. состоит из нейронов различного функционального назначения: чувствительных, двигательных (альфа-, гамма-мотонейронов), вегетативных, вставочных (сегментарных и межсегментарных интернейронов). Все они имеют прямые или опосредованные синаптические связи с проводниковыми системами спинного мозга. Нейроны С. м. обеспечивают рефлексы на растяжение мышц — миотатические рефлексы. Они являются единственными рефлексами спинного мозга, при которых имеется прямое (без участия вставочных нейронов) управление мотонейронами с помощью сигналов, поступающих по афферентным волокнам от мышечных веретен.
Методы исследования
Миотатические рефлексы проявляются укорочением мышцы в ответ на ее растяжение при ударе неврологическим молоточком по сухожилию. Они отличаются локальностью, и по их состоянию устанавливается топика поражения С. м. Важное значение имеет исследование поверхностной и глубокой чувствительности (Чувствительность). При поражении сегментарного аппарата С. м. нарушается чувствительность в соответствующих дерматомах (диссоциированная или тотальная анестезия, гипестезия, парестезии), изменяются вегетативные спинальные рефлексы (висцеро-моторные, вегетативно-сосудистые, мочеиспускательные и др.).
По состоянию двигательной функции конечностей (верхних и нижних), а также по мышечному тонусу, выраженности глубоких рефлексов, наличию патологических кистевых и стопных знаков можно оценить сохранность функций эфферентных проводников боковых и передних канатиков С. м. Определение зоны нарушения болевой, температурной, тактильной, суставно-мышечной и вибрационной чувствительности позволяет предположить уровень поражения боковых и задних канатиков С. м. Этому способствует исследование Дермографизма, потоотделения, вегетативно-трофических функций.
Для уточнения топики патологического очага и его взаимоотношений с окружающими тканями, а также для определения характера патологического процесса (воспалительный, сосудистый, опухолевый и др.), решения вопросов лечебной тактики проводят дополнительные исследования. Во время спинномозговой пункции (Спинномозговая пункция) оценивают исходное ликворное давление, проходимость субарахноидального пространства (ликвородинамические пробы); цереброспинальную жидкость подвергают лабораторному исследованию.
Важную информацию о состоянии двигательных и чувствительных нейронов С. м. получают при электромиографии (Электромиография), электронейромиографии, позволяющих определить скорость проведения импульсов по чувствительным и двигательным нервным волокнам, регистрировать вызванные потенциалы спинного мозга.
С помощью рентгенологического исследования выявляют поражение Позвоночника и содержимого позвоночного канала (оболочки спинного мозга, сосуды и др.). Кроме обзорной спондилографии при необходимости проводят томографию (Томография), позволяющую детализировать структуры позвонков, размеры позвоночного канала, обнаружить кальцификацию мозговых оболочек и др. Высокоинформативными методами рентгенологического исследования являются пневмомиелография, Миелография с рентгеноконтрастными веществами, а также селективная спинальная Ангиография, веноспондилография.
Анатомические контуры позвоночника, структур позвоночного канала спинного мозга хорошо визуализируются с помощью компьютерной томографии, магнитно-резонансной томографии. Определить уровень блока субарахноидального пространства можно с помощью радиоизотопной (радионуклидной) миелографии (см. Сцинтиграфия). В диагностике различных поражений С. м. используют термографию (Термография).
Топическая диагностика
Поражения С. м. проявляются симптомами раздражения или выпадения функции двигательных, чувствительных и вегетативно-трофических нейронов. Клинические синдромы зависят от локализации патологического очага по поперечнику и длиннику спинного мозга, топический диагноз основывается на совокупности симптомов нарушения функции как сегментарного аппарата, так и проводников С. м. При поражении переднего рога или переднего корешка С. м. развивается вялый парез или паралич соответствующего миотома с атрофией и атонией иннервируемых мышц, угасают миотатические рефлексы, на электромиограмме выявляются фибрилляция или «биоэлектрическое молчание». При патологическом процессе в области заднего рога или заднего корешка нарушается чувствительность в соответствующем дерматоме, снижаются или исчезают глубокие (миотатические) рефлексы, дуга которых проходит через пораженный корешок и сегмент С. м. При поражении заднего корешка вначале возникают корешковые стреляющие боли в зоне соответствующего дерматома, затем снижаются или утрачиваются все виды чувствительности. При разрушении заднего рога, как правило, расстройства чувствительности имеют диссоциированный характер (выпадает болевая и температурная чувствительность, сохраняется тактильная и суставно-мышечная). Двустороннее симметрические диссоциированное расстройство чувствительности развивается при поражении передней серой спайки С. м. При поражении нейронов боковых рогов возникают вегетативно-сосудистые, трофические расстройства и нарушения потоотделения, пиломоторных реакций (см. Вегетативная нервная система).
Поражение проводниковых систем приводит к более распространенным неврологическим расстройствам. Например, при разрушении пирамидных проводников в боковом канатике С. м. развивается спастический паралич (парез) всех мышц, иннервируемых нейронами, расположенными в нижележащих сегментах. Повышаются глубокие рефлексы, появляются патологические кистевые или стопные знаки. При поражении проводников чувствительности в боковом канатике наступает анестезия книзу от уровня патологического очага и на противоположной от очага стороне. Закон эксцентрического расположения длинных проводников (Ауэрбаха — Флатау) позволяет дифференцировать развитие интрамедуллярного и экстрамедуллярного патологического процесса по направлению распространения расстройств чувствительности: восходящий тип расстройств чувствительности свидетельствует об экстрамедуллярном процессе, нисходящий — об интрамедуллярном. Аксоны вторых чувствительных нейронов (клетки заднего рога) переходят в боковой канатик противоположной стороны через два вышележащих сегмента С. м., поэтому при выявлении верхней границы проводниковой анестезии следует предполагать, что патологический очаг расположен на два сегмента С. м. выше верхней границы расстройств чувствительности. При разрушении заднего канатика нарушается суставно-мышечная вибрационная и тактильная чувствительность на стороне очага, появляется сенситивная атаксия (Атаксии). При поражении всего бокового канатика на стороне патологического очага возникает центральный паралич, а на противоположной стороне — проводниковая болевая и температурная анестезия (Броун-Секара синдром).
Различают несколько основных симптомокомплексов поражения на различных уровнях. Поражение всего поперечника С. м. в верхнешейном отделе (сегменты С. м.) проявляется вялым параличом мышц шеи, параличом диафрагмы, спастической тетраплегией, анестезией с уровня шеи и книзу, нарушением функции тазовых органов по центральному типу (задержка мочи и кала); возможны корешковые боли в шее и затылке. Поражение на уровне шейного утолщения (сегменты Су—ThI) приводит к вялому параличу верхних конечностей с атрофией мышц, исчезновением глубоких рефлексов на руках, спастическому параличу нижних конечностей, общей анестезии ниже уровня поражения, нарушению функции тазовых органов по центральному типу. Разрушение клеток бокового рога на уровне CVIII—ThI вызывает Бернара — Горнера синдром. Поражение грудных сегментов характеризуется нижней спастической параплегией, проводниковой парастезией, верхняя граница которой соответствует уровню расположения патологического очага, задержкой мочи и кала. При поражении верхних и средних грудных сегментов затрудняется дыхание из-за паралича межреберных мышц; поражение сегментов ТХ—XII сопровождается параличом мышц брюшного пресса. Выявляются атрофия и слабость мышц спины. Корешковые боли носят опоясывающий характер. Поражение пояснично-крестцового утолщения (сегменты LI—SII) вызывает вялый паралич и анестезию нижних конечностей, задержку мочи и кала, нарушение потоотделения и пиломоторной реакции кожи нижних конечностей. Поражение сегментов эпиконуса (синдром эпиконуса Минора) проявляется вялым параличом мышц миотомов LV—SII с исчезновением ахилловых рефлексов (при сохранности коленных), анестезией в зоне этих же дерматомов, задержкой мочи и кала, импотенцией. Поражение сегментов конуса (сегменты SIII—CoI) характеризуется нарушением функции тазовых органов по периферическому типу с истинным недержанием мочи и кала, отсутствием позывов к мочеиспусканию и дефекации, анестезией в аногенитальной зоне (седловидная анестезия), импотенцией.
При разрушении патологическим процессом не всего, а только части поперечника С. м. клиническая картина складывается из различных сочетаний нарушений движения, координации, поверхностной и глубокой чувствительности, расстройств функции тазовых органов и трофики (пролежни и др.) в денервированной зоне. Наиболее часто встречаются следующие варианты неполного поражения поперечника С. м.: 1) поражение передней (вентральной) половины поперечника С. м., характеризующееся периферическим параличом соответствующих миотомов, центральным параличом и проводниковой болевой и температурной анестезией ниже уровня патологического очага, нарушением функции тазовых органов (синдром Преображенского); 2) поражение одной половины поперечника С. м. (правой или левой), клинически проявляющееся синдромом Броун-Секара; 3) поражение задней трети поперечника С. м., характеризующееся нарушением глубокой, тактильной и вибрационной чувствительности, сенситивной атаксией, проводниковыми парастезиями (синдром Вильямсона); 4) поражение передних рогов С. м., вызывающее периферический паралич соответствующих миотомов (полиомиелитический синдром); 5) поражение центромедуллярной зоны или заднего рога С. м., проявляющееся диссоциированной сегментарной анестезией в соответствующих дерматомах (сирингомиелический синдром).
В топической диагностике поражений С. м. важно помнить о несоответствии уровня расположения сегментов С. м. и тел позвонков (рис. 3). Следует учитывать, что при остром поражении шейных или грудных сегментов (травме, гематомиелии, миелоишемии и др.) развивающийся паралич нижних конечностей сопровождается атонией мышц, отсутствием коленных и ахилловых рефлексов (закон Бастиана). Для медленного развития процесса такой локализации (например, при опухоли) характерны симптомы спинального автоматизма с защитными рефлексами. При некоторых поражениях задних канатиков на уровне шейных сегментов С. м. (опухоль, бляшка рассеянного склероза, спондилогенная миелоишемия, арахноидит) в момент наклона головы кпереди возникает внезапная пронизывающая все тело боль, подобная удару электрическим током (симптом Лермитта). Для топической диагностики важное значение имеет последовательность присоединения симптомов нарушения функции структур спинного мозга.
Патология
Пороки развития С. м. могут быть незначительными, без выраженных нарушений функции и крайне тяжелыми, с почти полным отсутствием, недоразвитием С. м. Наиболее часто пороки развития наблюдаются в пояснично-крестцовых отделах С. м. нередко они сочетаются с аномалиями развития позвоночника, головного мозга и черепа, а также других органов. Незначительные нарушения развития С. м. под влиянием внешних и внутренних причин могут явиться в более поздние периоды жизни причиной неврологических расстройств.
Самый тяжелый порок развития С. м. — амиелия (отсутствие спинного мозга), при которой отмечается незаращение твердой мозговой оболочки, позвонков и мягких тканей. Из-за отсутствия задних отделов позвонков позвоночный канал имеет вид канавки, на дне которой располагается вентральная часть твердой мозговой оболочки. С. м. при этом может быть представлен отдельными участками неправильно сформированной нервной ткани, имеющей вид розоватой массы, содержащей большое количество кровеносных сосудов. Амиелия обычно сочетается с акранией и анэнцефалией. Плод с таким пороком развития чаще всего нежизнеспособен.
Ателомиелия (миелодисплазия) — недоразвитие какого-либо участка С. м. Наиболее часто встречается недоразвитие крестцовой части С. м., что сопровождается недержанием мочи и кала, отсутствием ахилловых рефлексов, расстройством чувствительности в области промежности, импотенцией. Нередко сочетается со spina bifida occulta, плоскостопием, косолапостью.
Микромиелия характеризуется уменьшением поперечного размера С. м., количества нервных клеток в передних и задних рогах, отсутствием некоторых проводящих путей. Клинически проявляется недоразвитием конечностей и парезами мышц по периферическому типу.
Диастематомиелия (дипломиелия, дупликация, гетеротопия) — удвоение С. м. на всем его протяжении или на отдельных участках. Степень выраженности и варианты этой аномалии разнообразны: от почти нормально сформированного второго С. м. до маленького дополнительного С. м., имеющего вид инкапсулированного образования, напоминающего опухоль, местами спаянного с основным С. м. При гистологическом исследовании это образование имеет строение С. м. Диастемомиелия в половине случаев сочетается со spina bifida, в частности с миеломенингоцеле. Реже наблюдается сочетание с другими пороками развития позвоночника — остеохондроматозом с образованием костных и костно-хондроматозных отростков, выстоящих в позвоночный канал и отделяющих два спинных мозга друг от друга. Иногда С. м. разделяет соединительнотканная мембрана, в толще которой могут обнаруживаться костные и хрящевые включения. Диастемомиелия сопровождается и расширением позвоночного канала, однако в ряде случаев изменения позвоночника и его канала отсутствуют. Этот порок развития встречается сравнительно редко. Клинически может не проявляться. В ряде случаев сопровождается неврологической симптоматикой, чаще всего при сочетании со spina bifida типа миеломенингоцеле. Наблюдаются парезы, параличи, нарушения функции тазовых органов, расстройства чувствительности. Дополнительный С. м., представляющий собой небольшое опухолевидное образование, может вызывать компрессию С. м. с развитием соответствующих неврологических симптомов, блоком субарахноидального пространства и белково-клеточной диссоциацией в цереброспинальной жидкости.
Наиболее часто порок развития С. м. наблюдается при различных формах spina bifida. К ним относится рахишизис полный или частичный с одновременным незаращением мягких тканей, позвоночника и спинного мозга, который представляет собой несомкнувшуюся трубку и имеет вид красновато-бархатистой массы. Нередко одновременно отмечаются различные пороки развития головного мозга вплоть до анэнцефалии и других органов. Плоды с рахишизисом, особенно полным, нежизнеспособны.
Кистозные формы spina bifida (спинномозговые грыжи) — грыжевидные выпячивания мозговых оболочек, нервных корешков и С. м. в щели дужек позвонков. В зависимости от того, что входит в состав грыжевого мешка и где располагается цереброспинальная жидкость (между оболочками С. м. или в центральном канале), различают несколько форм: менингоцеле, миеломенингоцеле, менингорадикулоцеле, миелоцистоцеле.
Менингоцеле — выпячивание через дефект в позвоночнике только оболочек С. м. При миеломенингоцеле через дефект в позвоночнике помимо оболочек выпячивается уродливо развитый С. м. и его корешки. Обычно С. м. находится в центральной части грыжевого выпячивания и имеет вид незамкнувшейся в трубку зародышевой мозговой пластины. В случае менингорадикулоцеле помимо оболочек в грыжевой мешок вовлекаются уродливо развитые корешки спинного мозга. При миелоцистоцеле цереброспинальная жидкость скапливается в расширенном центральном канале, С. м. вместе с оболочками выпячивается в щель позвоночника. Стенка грыжи состоит не только из кожи и оболочек С. м., но и мозгового вещества.
Spina bifida occulta — скрытое незаращение дужек позвонков — может сопровождаться миелодисплазией. Spina bifida complicata характеризуется наличием опухолевидного образования, чаще всего представляющего собой разрастание жировой и фиброзной ткани, в которое нередко вовлекается дефектно развитый спинной мозг и корешки. Spina bifida anterior—расщепление тел позвонков: при этой форме также; может отмечаться аномалия развития спинного мозга.
Наиболее часто spina bifida локализуется в пояснично-крестцовом отделе позвоночника, поэтому порок развития С. м. наблюдается в основном в его нижних отделах и корешках конского хвоста. Характерны вялые парезы и параличи нижних конечностей, расстройства чувствительности в зоне иннервации поясничных и крестцовых корешков, нарушения функции тазовых органов, трофические и вазомоторные нарушения и изменения рефлексов на нижних конечностях. Наиболее грубые неврологические симптомы бывают при миеломенингоцеле, менингорадикулоцеле и миелоцистоцеле.
Спинномозговые грыжи часто сопровождаются гидроцефалией (Гидроцефалия). Нередко spina bifida сопутствует деформация стоп, в частности косолапость. При скрытой форме spina bifida могут наблюдаться как симптомы выпадения функций С. м. и его корешков, так и симптомы раздражения в виде болей, гиперестезии, парестезии, повышения рефлексов, ночного недержания мочи.
Встречаются аномалии развития сосудов С. м. в виде мешотчатых артериальных и, чаще всего, артериовенозных аневризм с варикозным расширением вен (варикоз).
Диагноз различных форм spina bifida не представляет трудностей. Он основан на характере местных изменений, степени выраженности неврологических расстройств и данных рентгенографии позвоночника. Для уточнения содержимого спинномозговой грыжи используют герниографию, эндогерниоскопию, ультразвуковое исследование. Сосудистые аномалии С. м. обнаруживают при селективной спинальной ангиографии, миелографии с амипаком, магнитно-резонансной томографии.
Лечение. Оперативному вмешательству подлежат лишь спинномозговые грыжи. Грыжевой мешок иссекают, отделяют и погружают в просвет позвоночного канала нервные элементы, содержащиеся в нем, с последующим зашиванием оставшихся внутренних стенок грыжевого мешка и пластикой дефекта в дужках позвонков.
Наличие при spina bifida occulta синдрома раздражения корешков С. м., чаще всего в виде болей, может явиться показанием к операции удаления несросшихся дужек позвонков и патологических образований, расположенных на этом уровне. При диастематомиелии дополнительный С. м. в виде инкапсулированного небольшого образования, вызывающего компрессию основного С. м., удаляют. Аномалии сосудистой системы с наличием болевого синдрома, нарастанием неврологической симптоматики подлежат оперативному лечению. При остальных пороках развития С. м. может быть применена консервативная терапия (ЛФК, массаж, общеукреляющее лечение).
Повреждение спинного мозга — см. Позвоночно-спинномозговая травма.
Заболевания. Инфекционные поражения С. м. вызываются вирусами (см. Полиомиелит), бактериями, в т.ч. микобактериями туберкулеза и лепры, бледной трепонемой (см. Миелит). Возможны воспалительные заболевания С. м. как осложнения опоясывающего лишая, бруцеллеза, пневмонии, кори, ветряной оспы, эпидемического паротита. Нередко С. м. вовлекается в патологический процесс при менингитах (Менингиты), энцефалитах (Энцефалиты), Миелополирадикулоневрите, миелинизирующих заболеваниях, амиотрофическом боковом склерозе, при синдроме приобретенного иммунного дефицита (см. ВИЧ-инфекция) и др. Особыми формами инфекционного поражения С. м. являются Спинная сухотка и туберкулема спинного мозга. Вторичное поражение С. возможно при распространении воспалительного процесса из окружающих его тканей, например, при арахноидите, эпидурите, спондилите.
Абсцесс спинного мозга возникнет редко. Обусловлен нагноением дермоидных кист и синусов спинного мозга, инкапсулированных гематом, эхинококка спинного мозга и др. Формированию абсцесса С. м. могут предшествовать инфекции, гнойные процессы в других органах и тканях, а также факторы, снижающие иммунитет.
Клинические проявления соответствуют локализации абсцесса, отношению его к оболочкам, корешкам и собственно С. м., размерам гнойного очага. Возникают боли оболочечно-корешкового характера, прогрессируют симптомы компрессии С. м.; парезы, параличи и нарушения чувствительности проводникового характера. При локализации абсцесса в области конского хвоста ведущим в клинической картине является корешковый болевой синдром. Обычно в области, соответствующей локализации гнойного процесса, наблюдаются пастозность и легкая гиперемия кожи, резко болезненна перкуссия остистых отростков.
Локальные симптомы развиваются на фоне общего недомогания, астении, других проявлений интоксикации, субфебрилитета. При подозрении на абсцесс С. м. больного необходимо госпитализировать. Диагноз уточняют в стационаре. Показано хирургическое лечение с последующим проведением противовоспалительной, десенсибилизирующей и общеукрепляющей терапии.
Арахноидит (лептоменингит) спинного мозга возникает после острых и хронических инфекционных болезней, травм, может быть связан с паразитарной инвазией и хроническим отравлением; различают острый и хронический арахноидит. Острый арахноидит проявляется болями в шее, пояснице, конечностях, усиливающимися при физической нагрузке и движениях. На фоне общего недомогания возможны субфебрилитет и лейкоцитоз крови. Выраженные нарушения движений и чувствительности обычно отсутствуют. В цереброспинальной жидкости отмечаются изменения, характерные для воспалительного процесса. Хронический арахноидит характеризуется периодическим появлением болевого синдрома, нерезко выраженными парапарезами, проводниковыми нарушениями чувствительности, повышением сухожильных рефлексов. Нарастание продуктивного спаечного процесса с образованием субарахноидальных кист (кистозный арахноидит) может вызывать локальную компрессию С. м., в результате которой усугубляются очаговые неврологические симптомы (нарушения чувствительности проводникового характера). Дифференциальный диагноз проводят с опухолью и другими объемными образованиями С. м. Диагноз уточняют при дополнительном обследовании в нейрохирургическом стационаре. Лечение медикаментозное (противовоспалительная и десенсибилизирующая терапия) или хирургическое (рассечение спаек, удаление кист и др.). После операции необходимы регулярные повторные курсы рассасывающей и стимулирующей терапии под наблюдением невропатолога.
Эпидурит (воспалительный процесс в эпидуральной клетчатке С. м.) возникает при острых гнойных процессах различной локализации, а также при ревматизме, сифилисе, туберкулезе и травмах. Течение острое или хроническое. При остром гнойном эпидурите наблюдаются гнойное расплавление и отек эпидуральной клетчатки. При хронических формах образуются плотные фиброзные рубцы, муфтой охватывающие твердую мозговую оболочку и сдавливающие С. м. Процесс может быть распространенным и ограниченным.
Выделяют три основных клинических признака эпидурита: оболочечно-корешковые боли, синдром нарастающего сдавления спинного мозга и наличие гнойного очага в организме в момент появления этих симптомов или в недавнем прошлом. В остром периоде резкие боли корешково-оболочечного характера вызывают ограничение подвижности позвоночника, изменение походки со стремлением щадить пояснично-грудной отдел позвоночника. Перкуссия и пальпация остистых отростков резко болезненны. Наблюдается пастозность мягких тканей над остистыми отростками и паравертебрально. Локальность болевого синдрома свидетельствует об ограниченности процесса. Для гнойного эпидурита характерны быстрое развитие симптомов, нарастание локальной отечности тканей, прогрессирующее сдавление С. м. на ограниченном участке с развитием парезов, параличей и нарушениями чувствительности проводникового характера. При хронической форме симптомы сдавления спинного С. м. грубыми рубцами развиваются медленно и проявляются на большом протяжении.
Лечение острого гнойного ограниченного эпидурита хирургическое. Оперативные вмешательства при распространенных рубцовых процессах нецелесообразны. Рекомендуются курсы противовоспалительной и рассасывающей терапии, бальнеотерапия, грязелечение.
Паразитарные заболевания. Цистицеркоз спинного мозга — редкое заболевание (см. Цистицеркоз), составляет 1,2% случаев цистицеркоза ц.н.с. Чаще развивается вторично в результате заноса паразитов по ликворным пространствам из полости черепа в субарахноидальные пространства С. м. Цистицерки обнаруживаются в веществе С. м., на его корешках или оболочках. Сопутствующий воспалительный процесс вызывает развитие спаек в оболочках и корешках С. м. или распространенный продуктивный рубцовый процесс с образованием в спайках кистозных полостей. В зоне инвазии цистицерков в веществе С. м. возможны микроабсцессы, эндоваскулиты с облитерацией крупных сосудов, очаги ишемического размягчения. Начальными проявлениями заболевания являются симптомы оболочечно-корешкового раздражения — боли в конечностях, спине, опоясывающие боли в животе, на уровне груди. Нарастание сопутствующего спаечного процесса в оболочках и корешках С. м. приводит к блоку субарахноидальных ликворных пространств и локальному сдавлению С. м. Развиваются спастические парапарезы, параличи, проводниковые нарушения чувствительности, расстройство функции тазовых органов. При интрамедуллярной локализации процесса нарушения носят сегментарный характер. Увеличение размеров кист паразита может привести к поперечному поражению С. м.: нарушению функции тазовых органов, расстройству чувствительности и движений соответственно локализации цистицерка. Раздражением клеток передних рогов объясняются фибрилляции отдельных мышечных групп. Диагностика чрезвычайно трудна и возможна в условиях стационара только с применением серологической реакции — реакции связывания комплемента в ликворе и сыворотке крови. Для уточнения диагноза проводят гельминтологическое исследование, миелографию, информативной является магнитно-резонансная томография.
Вопрос о хирургическом лечении решается после обследования больного нейрохирургом. Специфическое лечение не разработано. В послеоперационном периоде проводится рассасывающая десенсибилизирующая терапия при регулярном наблюдении за динамикой неврологического процесса.
Эхинококкоз спинного мозга — одна из тяжелых форм Эхинококкоза. Он может быть первичным (при гематогенной инвазии паразита в мелкие сосуды зубчатого вещества тел позвонков и С. м.) и вторичным (при внедрении из соседних образований или разрыве кисты с вторичным обсеменением структур позвоночного канала, эпидуральной клетчатки). При локализации эхинококка лишь в телах позвонков заболевание длительное время протекает бессимптомно. Клинические симптомы резко меняются с увеличением размеров пораженного эхинококком тела позвонка, его дужки и сдавления оболочек и вещества С. м. Появляются боли в руках, ногах, опоясывающие боли в груди. Резкие движения, кашель, натуживание усиливают боли. Прогрессирование процесса ведет к ограничению подвижности позвоночника, формированию кифоза, кифосколиоза. Перкуссия остистых отростков позвоночника болезненна на уровне локализации эхинококка. Соответственно этому уровню утолщается в виде валика прямые мышцы спины. Нарастающее сдавление С. м. вызывает развитие спастического парапареза, синдрома Броун-Секара.
Дифференциальный диагноз проводят с туберкулезом и опухолью позвоночника. Своевременное хирургическое удаление эхинококка позвоночника, проникающего в спинномозговой канал, приводит к полному регрессу симптоматики. Для раннего выявления возможного рецидива заболевания необходимо регулярное наблюдение за больным.
Дегенеративно-дистрофические поражения спинного мозга наблюдаются при ряде наследственных заболеваний, например параплегии Штрюмпелля (см. Параплегия), и при метаболических нарушениях (см. Фуникулярный миелоз, Диабет сахарный). По аутосомно-доминантному типу наследуется поражение задних канатиков С. м. (синдром Перона — Дроке — Кулона), которое клинически проявляется нарушением глубокой и тактильной чувствительности, астереогнозом, отсутствием ахилловых рефлексов и трофическими язвами на конечностях с припуханием пястно-фаланговых и плюснефаланговых суставов, периартикулярными остеофитами и трофическими изменениями ногтей. При сирингомиелии (Сирингомиелия) развивается глиоматозный процесс с образованием полостей в сером веществе спинного мозга.
Сосудистые заболевания спинного мозга разделяют на ишемические (миелоишемии), геморрагические (гематомиелия) и сочетанные. Клиническая картина нарушений спинномозгового кровообращения полиморфна. Различают острые и хронические его формы. Острая миелоишемия развивается по типу инсульта или подостро в течение 2—3 дней. Хроническая спинномозговая сосудистая недостаточность характеризуется преходящими расстройствами, возникающими или усиливающимися при функциональных нагрузках и исчезающими в покое, а также прогрессирующим течением (см. Спинальное кровообращение).
Гематомиелия — кровоизлияние в серое вещество С. м. с последующим разрушением его, сдавлением проводящих путей и затеканием крови в центральный канал. Причиной гематомиелии чаще всего является травма, реже врожденная патология сосудов спинного мозга (см. Аневризмы сосудов головного и спинного мозга). Как правило, гематомиелия возникает на уровне шейного и поясничного утолщений С. м. Клинические симптомы развиваются остро и соответствуют локализации очагов кровоизлияния. При кровоизлиянии в серое вещество VIII шейного и I грудного сегментов С. м. наблюдается синдром Бернара — Горнера, на уровне IV—V шейных сегментов паралич диафрагмы, на уровне поясничных и крестцовых отделов — расстройства функции тазовых органов. При кровоизлиянии выше поясничного утолщения возможны расстройства функции тазовых органов, нарушения чувствительности по проводниковому типу, парапарезы и параличи с повышением мышечного тонуса вследствие сдавления боковых канатиков С. м. интрамедуллярной гематомой. Может наблюдаться синдром поперечного поражения спинного мозга.
Дифференциальный диагноз проводят с очаговым проявлением нейроинфекции (см. Миелит). Уточняют диагноз в неврологическом или нейрохирургическом стационаре, где решается вопрос о хирургическом лечении (опорожнении гематомы, сдавливающей С. м.) либо о проведении консервативной терапии. В резидуальном периоде заболевания по показаниям проводятся рассасывающая стимулирующая терапия, ЛФК под наблюдением невропатолога.
Опухоли спинного мозга. К первичным опухолям С. м. относят новообразования, располагающиеся в позвоночном канале, которые развиваются как в ткани мозга (интрамедуллярные), так и из мозговых оболочек, корешков спинномозговых нервов, сосудов, эпидуральной клетчатки (экстрамедуллярные). У детей встречаются также врожденные гетеротопические опухоли (дермоиды, эпидермоиды, тератомы, липомы), сочетающиеся иногда с различными пороками развития. Ко вторичным опухолям относят метастатические. Экстрамедуллярные опухоли встречаются в 4 раза чаще интрамедуллярных. Первичные опухоли С. м. составляют 10—12% всех опухолей ц.н.с., одинаково часто наблюдаются у мужчин и женщин.
По отношению к твердой мозговой оболочке экстрамедуллярные опухоли могут быть субдуральными, эпидуральными и эписубдуральными. В отдельную группу выделяют опухоли С. м. типа песочных часов, состоящих из двух узлов, связанных между собой перешейком (один узел расположен в позвоночном канале, другой — паравертебрально или в межпозвоночном отверстии). Доброкачественными экстрамедуллярными опухолями в основном являются невриномы и менингиомы, злокачественными — саркомы, у детей — нейробластомы.
Клиническая картина опухолей С. м. складывается из корешковых, сегментарных и проводниковых расстройств. Корешковые симптомы как первые проявления поражения наиболее характерны для экстрамедуллярных новообразований, чаще неврином. В зависимости от локализации патологического процесса могут возникнуть Невралгия затылочных, межреберных нервов, шейно-плечевой или пояснично-крестцовый радикулит. Боли носят опоясывающий, стягивающий или простреливающий характер. Могут наблюдаться гиперестезия, парастезии, гипестезия (см. Чувствительность). Иногда возникают герпетические высыпания (раздражение межпозвоночного узла). Выраженные упорные боли в нижних конечностях, пояснице, усиливающиеся в положении лежа и в ночное время, наиболее характерны для опухолей корешков конского хвоста. Сегментарные расстройства проявляются атрофическими парезами и параличами, чувствительными и вегетососудистыми нарушениями. На уровне пораженных сегментов выпадают глубокие рефлексы. Сегментарные расстройства наиболее типичны и являются первыми симптомами интрамедуллярных опухолей. Вследствие значительной протяженности интрамедуллярных опухолей и воздействия на вегетативные центры в боковых рогах С. м. наблюдается нарушение потоотделения на значительной части поверхности тела. Проводниковые расстройства характеризуются двигательными нарушениями в виде центральных парезов и параличей ниже уровня, на котором располагается опухоль, а также чувствительными расстройствами, при двустороннем поражении — тазовыми нарушениями.
Для опухолей С. м. характерно прогредиентное течение. Различают три основные стадии: стадию раздражения, характеризующуюся корешковыми симптомами; стадию сдавления С. м. с развитием синдрома Броун-Секара (при преимущественном сдавлении одной половины С. м.); стадию поперечного поражения на различных уровнях с пара- или тетрапарезом или параличами, нарушением функции тазовых органов. В первой стадии упорные корешковые боли рано приводят к рефлекторной фиксации позвоночника в таком положении, в котором боли уменьшаются или исчезают. Это вызывает развитие Сколиоза, усиление или уменьшение физиологического Лордоза, Кифоза, изменение походки (Походка), ограничение подвижности позвоночника. Боли могут выявляться и усиливаться при натуживании, наклоне головы и туловища, поднимании нижних конечностей (симптомы натяжения корешков на уровне опухоли); корешковые боли возникают при переходе из положения сидя в положение лежа или в положение стоя (корешковые боли положения). Поколачивание по остистому отростку позвоночника или сдавление вен шеи (симптомы Раздольского) также может вызвать появление корешковых болей и парастезий книзу от уровня расположения экстрамедуллярной опухоли.
Диагноз устанавливают на основании клинической картины, данных неврологического и инструментальных исследований. При рентгенографии у 35—40% больных обнаруживают изменения позвоночника — расширение позвоночного канала за счет истончения корней дужек позвонков на уровне расположения опухоли (симптом Элсберга — Дайка) или сдавление задней поверхности тел позвонков, расширение межпозвоночного отверстия, иногда тень опухоли. Уточнить диагноз на догоспитальном этапе можно с помощью компьютерной рентгеновской томографии и магнитно-резонансной томографии. В стационаре наличие опухоли С. м. подтверждают обнаружением при люмбальной пункции блока субарахноидального пространства и белково-клеточной диссоциации в цереброспинальной жидкости. Отсутствие ликвора при люмбальной пункции в сочетании с клиническими данными может указывать на локализацию опухоли. Развитие после пункции синдрома вклинения-усиления или выявление проводниковых нарушений также подтверждает наличие экстрамедуллярной опухоли. Уровень расположения опухоли устанавливают по данным миелографии, веноспондилографии, спинальной ангиографии, электрофизиологических исследований.
Лечение опухолей С. м. хирургическое. При злокачественном характере процесса или частичном удалении опухоли лечение должно быть комбинированным (хирургическое с последующей лучевой терапией или химиотерапией). Операцию проводят под интубационным наркозом с применением деполяризующих миелорелаксантов. В послеоперационном периоде кроме антибактериальной и симптоматической терапии необходимы тщательный уход, направленный на предупреждение трофических поражений кожи, контроль за функцией тазовых органов. При обширной ламинэктомии, особенно в шейном отделе позвоночника, необходимо решать вопрос о его фиксации корсетом либо хирургическим методом. С целью восстановления утраченных функций С. м. проводят ЛФК, массаж, стимулирующую терапию. После радикального удаления доброкачественной опухоли чаще всего наступает выздоровление.
Библиогр.: Анатомия человека, под ред. М.Р. Салина, т. 2, с. 302, М., 1986; Арсени К. и Симионеску М. Нейрохирургическая вертебромедуллярная патология, пер. с румын., Бухарест, 1973; Богородинский Д.К. и Скоромец А.А. Инфаркты спинного мозга, Л., 1973; Герман Д.Г. и Скоромец А.А. Компрессионные радикуломедуллярные ишемии, Кишинев, 1985; Они же, Нарушения спинномозгового кровообращения, Кишинев, 1981; Корнянский Г.П., Васин Н.Я. и Эпштейн П.В. Паразитарные заболевания центральной нервной системы, М., 1968; Основы нейрохирургии детского возраста, под ред. А.А. Арендта и С.И. Нерсесянц, М., 1968; Патология позвоночника и спинной мозг, под ред. В.В. Михеева, М., 1965; Раздольский И.Я. Опухоли спинного мозга и позвоночника, Л., 1958; Ромоданов А.П., Дунаевский А.Е. и Орлов Ю.А. Опухоли спинного мозга, Киев, 1976; Цывкин М.В. Рентгенодиагностика заболеваний спинного мозга, Л., 1974; Шустик В.А. и Панюшкин А.И. Клиника и хирургическое лечение дискогенных пояснично-крестцовых радикуломиелоишемий, Л., 1985.
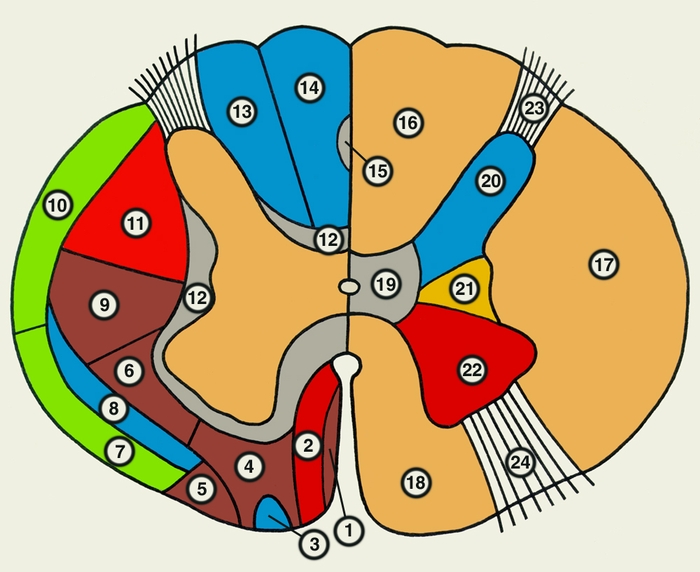 проводящие пути, справа — участки серого вещества; одинаковыми цветами обозначены группы проводящих путей и соответствующие им участки серого вещества; синим цветом — чувствительные пути и задний рог, красным — пирамидные пути и передний рог, серым — собственные пучки спинного мозга и промежуточное вещество, зеленым — восходящие пути экстрапирамидной системы, желтым — боковой рог: 1 — покрышечно-спинномозговой путь; 2 — передний корково-спинномозговой путь; 3 — передний спиноталамический путь; 4 — преддверно-спинномозговой путь; 5 — оливоспинномозговой путь; 6 — ретикул-спинномозговой путь: 7 — передний спиномозжечковый путь; 8 — латеральный спиноталамический путь; 9 — красноядерно-спинномозговой путь; 10 — задний спиномозжечковый путь; 11 — латеральный корково-спинномозговой путь; 12 — собственные пучки спинного мозга; 13 — клиновидный пучок; 14 — тонкий пучок; 15 — овальный пучок; 16 — задний канатик; 17 — боковой канатик; 18 — передний канатик: 19 — промежуточное вещество; 20 — задний рог; 21 — боковой рог; 22 — передний рог; 23 — задний корешок; 24 — передний корешок">
проводящие пути, справа — участки серого вещества; одинаковыми цветами обозначены группы проводящих путей и соответствующие им участки серого вещества; синим цветом — чувствительные пути и задний рог, красным — пирамидные пути и передний рог, серым — собственные пучки спинного мозга и промежуточное вещество, зеленым — восходящие пути экстрапирамидной системы, желтым — боковой рог: 1 — покрышечно-спинномозговой путь; 2 — передний корково-спинномозговой путь; 3 — передний спиноталамический путь; 4 — преддверно-спинномозговой путь; 5 — оливоспинномозговой путь; 6 — ретикул-спинномозговой путь: 7 — передний спиномозжечковый путь; 8 — латеральный спиноталамический путь; 9 — красноядерно-спинномозговой путь; 10 — задний спиномозжечковый путь; 11 — латеральный корково-спинномозговой путь; 12 — собственные пучки спинного мозга; 13 — клиновидный пучок; 14 — тонкий пучок; 15 — овальный пучок; 16 — задний канатик; 17 — боковой канатик; 18 — передний канатик: 19 — промежуточное вещество; 20 — задний рог; 21 — боковой рог; 22 — передний рог; 23 — задний корешок; 24 — передний корешок">Рис. 3. Схематическое изображение поперечного разреза спинного мозга. Слева обозначены проводящие пути, справа — участки серого вещества; одинаковыми цветами обозначены группы проводящих путей и соответствующие им участки серого вещества; синим цветом — чувствительные пути и задний рог, красным — пирамидные пути и передний рог, серым — собственные пучки спинного мозга и промежуточное вещество, зеленым — восходящие пути экстрапирамидной системы, желтым — боковой рог: 1 — покрышечно-спинномозговой путь; 2 — передний корково-спинномозговой путь; 3 — передний спиноталамический путь; 4 — преддверно-спинномозговой путь; 5 — оливоспинномозговой путь; 6 — ретикул-спинномозговой путь: 7 — передний спиномозжечковый путь; 8 — латеральный спиноталамический путь; 9 — красноядерно-спинномозговой путь; 10 — задний спиномозжечковый путь; 11 — латеральный корково-спинномозговой путь; 12 — собственные пучки спинного мозга; 13 — клиновидный пучок; 14 — тонкий пучок; 15 — овальный пучок; 16 — задний канатик; 17 — боковой канатик; 18 — передний канатик: 19 — промежуточное вещество; 20 — задний рог; 21 — боковой рог; 22 — передний рог; 23 — задний корешок; 24 — передний корешок.
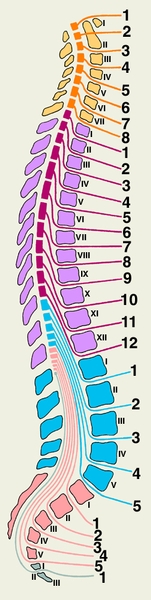
Рис. 4. Схематическое изображение соотношений сегментов спинного мозга и позвонков на сагиттальном разрезе позвоночника. Оранжевым и желтым цветом обозначены шейные сегменты и шейные позвонки, фиолетовым и сиреневым — грудные, голубым — поясничные и копчиковые, розовым — крестцовые. Римскими цифрами обозначены позвонки, арабскими — корешки спинномозговых нервов соответствующих сегментов.
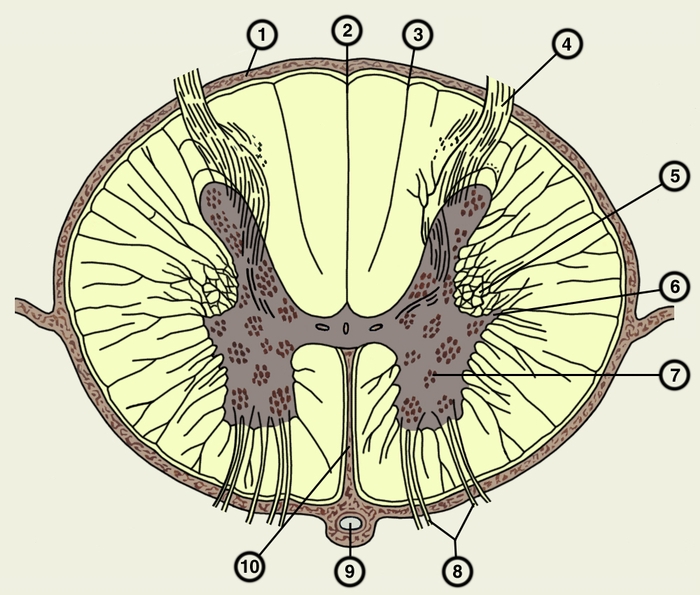 разрез спинного мозга: 1 — мягкая оболочка; 2 — дорсолатеральная (задняя) борозда; 3 — промежуточная дорсальная (задняя) борозда; 4 — дорсальный (задний) корешок; 5 — дорсальный (задний) рог; 6 — боковой рог; 7 — вентральный (передний) рог; 8 — вентральный (передний) корешок; 9 — передняя спинальная артерия; 10 — вентральная (передняя) срединная щель">
разрез спинного мозга: 1 — мягкая оболочка; 2 — дорсолатеральная (задняя) борозда; 3 — промежуточная дорсальная (задняя) борозда; 4 — дорсальный (задний) корешок; 5 — дорсальный (задний) рог; 6 — боковой рог; 7 — вентральный (передний) рог; 8 — вентральный (передний) корешок; 9 — передняя спинальная артерия; 10 — вентральная (передняя) срединная щель">Рис. 2. Поперечный разрез спинного мозга: 1 — мягкая оболочка; 2 — дорсолатеральная (задняя) борозда; 3 — промежуточная дорсальная (задняя) борозда; 4 — дорсальный (задний) корешок; 5 — дорсальный (задний) рог; 6 — боковой рог; 7 — вентральный (передний) рог; 8 — вентральный (передний) корешок; 9 — передняя спинальная артерия; 10 — вентральная (передняя) срединная щель.
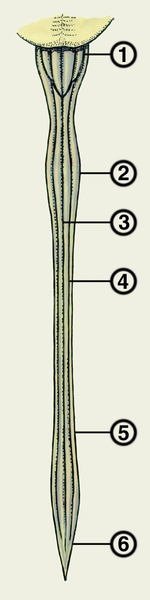 конус спинного мозга">
конус спинного мозга">Рис. 1. Передняя поверхность спинного мозга: 1 — продолговатый мозг; 2 — шейное утолщение; 3 — срединная вентральная (передняя) щель; 4 — вентролатеральная (переднебоковая) борозда; 5 — пояснично-крестцовое утолщение; 6 — конус спинного мозга.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.