PÉDIATRIE
La pédiatrie, branche de la médecine se consacrant spécialement aux enfants, doit son originalité aux caractères spécifiques du petit de l’homme, qui en aucun cas ne saurait être considéré comme un homme en miniature. De tous les mammifères, sa croissance est la plus longue, puisqu’elle s’étend sur près d’un tiers de sa vie extra-utérine. Pendant cette lente croissance, sa physiologie évolue constamment: un prématuré en couveuse évoque un embryon en survie artificielle alors qu’un adolescent est physiologiquement adulte. Cette évidence ne semble cependant pas avoir été perçue avant la fin du Moyen Âge, quand enfin le vêtement de l’enfant devient autre chose que la réduction du costume de l’adulte.
De nos jours, l’exercice de la pédiatrie est teinté par la position quasi mythique de l’enfant dans notre société. Jadis objet éphémère voué à une mort probable, l’enfant a de plus en plus une fonction sociale complexe tant dans le cadre familial que dans des communautés plus larges. Aussi son développement physique et intellectuel est-il surveillé et programmé de plus en plus étroitement.
Le pédiatre a sans doute été l’un des grands artisans du raz de marée démographique. Il lui faudra maintenant humaniser les perspectives troublantes qu’ouvre la génétique moderne qui, comme toute technique, n’est en soi ni bonne ni mauvaise. C’est au médecin d’enfant de savoir naviguer entre les écueils d’un eugénisme basé sur une redoutable sacralisation de l’opportunisme biologique et ceux d’un fatalisme issu d’un obscurantisme parfois délibéré.
La mortalité infantile
Dès les temps préhistoriques, l’homme a constaté que la survie du nouveau-né est fortement compromise en cas de défaillance de l’allaitement maternel. Les mythes de tous les peuples font, en effet, état de ces allaitements de rechange comme celui de la chèvre Amalthée, nourrice de Zeus et porteuse de la corne d’abondance. Zeus à son tour est mis à contribution pour enchâsser dans sa cuisse Bacchus, né prématuré. Le centaure Chiron fait preuve d’une prescience surprenante de l’importance du rôle tenu par les protéines animales et l’opothérapie en nourrissant de moelle d’ours le jeune Achille. L’alimentation de Gargantua, après l’accouchement mouvementé de Gargamelle, pose d’une façon moderne la question de l’alimentation après le sevrage.
En fait, avant le XVIIIe siècle, la mortalité infantile était telle qu’un fatalisme imprégnait les esprits, laissant les soins et l’alimentation des enfants à l’empirisme des matrones. C’est elles qui nous ont légué non seulement la variolisation, doyenne des vaccinations, perfectionnée par Jenner, mais encore la réanimation par insufflation bouche à bouche, oubliée jusqu’à ces dernières années.
Les préoccupations bactériologiques du XIXe siècle, à la suite de la révolution pastorienne, aboutirent avec l’étude des fermentations à la codification de l’alimentation infantile aseptique, sous l’impulsion de H. Hutinel en France, Czerny et Finkelstein en Europe centrale, Marriot aux États-Unis. Une génération plus tard, la révolution freudienne rectifiait l’erreur, encore trop communément commise, qui fait concevoir le jeune enfant comme un tube digestif rampant, puis ambulant. On reconnaît alors – R. A. Spitz en Amérique et J. Roudinesco en France – les troubles déterminés par les carences affectives précoces chez des sujets placés en institution et jouissant cependant de soins techniquement parfaits (hospitalisme).
Si les techniques modernes de puériculture ont permis de réduire la mortalité infantile de la première année de 200 p. 1 000 en 1900 à moins de 20 p. 1 000 dans les pays les plus favorisés, cela n’a pas été sans soulever d’autres problèmes dont le meilleur exemple est la fibroplasie rétrolentale, cécité due à l’effet toxique sur la rétine des prématurés de l’oxygène concentré qui est insufflé dans les couveuses. La solution de l’eugénisme, aussi vieille que l’infanticide des malformés dans les cités antiques, donne tout de même à réfléchir depuis qu’on a appris à détecter puis à intégrer socialement des êtres intellectuellement surdoués bien que handicapés au départ, comme ce fut le cas pour Hélène Keller, née sourde, muette et aveugle.
Les choses n’en sont pas encore là dans le Tiers Monde, ou malgré – et sans doute par suite de – la régression régulière des maladies infectieuses pandémiques et endémiques, la sous-alimentation chronique revêt une particulière acuité. Le kwashiorkor , c’est-à-dire l’ensemble des manifestations carentielles entraînées par le jeûne protidique qui suit le sevrage, est un problème de santé publique ubiquitaire, observé dans toute la zone intertropicale du globe et affectant à des degrés divers de 20 à 80 p. 100 de la population infantile. Malgré les efforts de l’éducation sanitaire et les importations massives d’aliments sous l’égide des organisations gouvernementales et internationales de la famille affiliées à l’Organisation mondiale de la santé, son éradication bute sur des obstacles écologiques – impuissance contre les épizooties – et surtout ethnologiques (respect des vaches sacrées), ignorance ou méfiance vis-à-vis de l’aliment importé, tabou alimentaire envers l’aliment protidique qu’on réserve à l’adulte, l’enfant étant voué au régime exclusif du manioc. Le conservatisme alimentaire est loin d’être l’apanage des pays en voie de développement, et la lenteur de la pénétration d’aliments du type babyfood en pays semi-développés, malgré les efforts constants d’adaptation au goût local, montre la ténacité des préjugés en matière d’alimentation.
La puériculture bénéficie en outre des progrès réalisés dans la préparation des aliments lyophylisés, mis à la disposition des cosmonautes par les techniques spatiales et qui sont sans doute appelés à se généraliser dans un proche avenir.
Malheureusement, le progrès technologique a fourni aussi des retombées délétères, tel le strontium 90 dont on constate l’augmentation dans le squelette du bétail. On a pu récemment montrer que le lait de la nourrice américaine moyenne contenait plus de DDT que la quantité maximale tolérée pour le lait de vache. Le lait maternel peut aussi être contaminé par les hormones progestatives et œstrogènes de la pilule contraceptive qui, en principe, n’inhibe pas la lactation (enquête de l’US Air Force, juill. 1970, R. D. Gambrell); en fait, la teneur en hormones du lait maternel semble du même ordre que celle qu’on tolère pour le lait de vache.
Signalons enfin qu’aucun impératif médical ne justifie certaines habitudes ancestrales: il est inutile de faire tiédir le biberon afin de l’amener à la température du corps, alors que l’alimentation servie à la température du réfrigérateur est sans effet nocif décelable, même chez le plus petit des prématurés.
L’immaturité physiologique et ses conséquences
La sensibilité des enfants aux infections et leurs exigences alimentaires particulières ont de tout temps été attribuées à leur immaturité physiologique, notion que la recherche expérimentale a permis de préciser. Elle est définie par les limites entre lesquelles l’organisme est capable de répondre à une agression, tout en continuant à croître en poids et en taille.
Réactions immunitaires
Les agressions infectieuses commencent à la naissance et se poursuivent toute la vie, entraînant une réponse humorale mesurable: la réponse immunitaire, déclenchée dès que sont alertés les mécanismes tissulaires que l’on peut considérer comme étant la mémoire tissulaire de l’organisme. Cette mémoire comporte une part d’information héréditaire et une part d’information passive transplacentaire issue de l’organisme maternel. Ces mécanismes de défense, dans l’ensemble, réagissent plus efficacement au fur et à mesure de la croissance et de la différenciation des tissus du jeune enfant. Mais, fait surprenant, au-delà d’un optimum, une sensibilité nouvelle de l’organisme apparaît du fait même de sa maturité.
Un exemple de ces variations de sensibilité est donné par la vaccine, virus d’une maladie bénigne des vaches. Inoculée au nourrisson de moins de trois mois, alors que les anticorps maternels sont encore présents, la vaccine ne se manifeste pas. De six mois à un an, l’inoculation vaccinale est en règle générale obtenue avec un minimum de complications, malgré une évolution franche et complète des signes de riposte immunitaire de l’organisme vis-à-vis de ce virus. On sait que, de ce fait, on obtient l’immunité croisée avec le virus de la variole. Que pour des raisons diverses, cette primo-vaccination ne se fasse que tardivement, à l’âge du jeune conscrit par exemple, et l’on observe alors, avec une fréquence non négligeable, des signes de généralisation de l’infection vaccinale avec localisation méningo-encéphalique souvent mortelle ou suivie de graves séquelles. Réciproquement, dans les pays d’endémie, il n’est pas rare de voir des varioles authentiques chez des sujets porteurs de cicatrices de primo-vaccination, qui ont omis d’entretenir leur immunité au moyen de revaccinations à des intervalles d’au moins dix ans.
L’infection tuberculeuse de la mère ne transmet aucune immunité passive au nouveau-né. Avant l’ère des tuberculostatiques, la primo-infection tuberculeuse du nouveau-né et du nourrisson donnait lieu, dans un grand nombre de cas, à des formes mortelles par méningite ou dissémination granulique. La primo-infection du grand enfant, au contraire, ne provoque en règle générale que des lésions minimes spontanément régressives, accompagnées de modifications humorales, dont témoigne le virage des tests cutanés tuberculiniques. Il est donc logique de prémunir dès leur plus jeune âge des sujets appelés à entrer en contact avec des bacilles tuberculeux virulents à un moment quelconque de leur vie, par l’injection précoce de bacilles BCG vivants et atténués. Il est, là encore, remarquable de constater qu’il y a immunité croisée entre le bacille de Koch atténué et le bacille de Hansen responsable de la lèpre. Les campagnes de vaccinations de masse par le BCG organisées sous l’égide de l’Organisation mondiale de la santé vont sans doute, dans les prochaines années, entraîner la régression de ces deux fléaux des pays déshérités.
Bien que l’immaturité physiologique de l’enfant réside dans l’absence de riposte immunitaire adaptée aux agressions infectieuses, dans d’autres cas cette riposte pèche par excès. On observe chez certains nourrissons, dès la prise des premières gorgées de lait de vache, des réactions d’intolérance le plus souvent sous forme de troubles digestifs et d’éruptions, mais pouvant aller jusqu’à des réaction allergiques violentes, réalisant un tableau de mort imminente.
Faisant fi de toute interprétation finaliste, on peut percevoir, à côté de réactions «utiles» comme les réactions aux agents infectieux, des réactions violentes à des éléments aussi banals de l’environnement du petit enfant que la poussière de la maison ou que des aliments comme le gluten du blé, le blanc d’œuf ou le chocolat. Il existe enfin des infections et des infirmités liées à l’apparition d’anticorps auto-immuns dirigés contre l’organisme lui-même.
En pratique, on constate qu’en règle générale la maturation physiologique entraîne une meilleure adaptation de la réponse immunitaire. Même dans les affections allergiques, l’évolution spontanée des redoutables infirmités que sont l’asthme, l’eczéma, le coryza spasmodique se fait en principe vers une atténuation des symptômes chez l’enfant grandissant. On conçoit ainsi que l’une des tâches essentielles de la pratique médicale pendant la première enfance soit l’administration de vaccins, dont l’ordre et le choix, souvent objet de discussions, sont actuellement bien codifiés sous forme d’un calendrier des vaccinations (cf. tableau).
Besoins en facteurs de croissance
Sans doute, par suite de l’immensité de la tâche que représente la construction de l’organisme, la marge de l’adaptation de la physiologie infantile à toute carence est minime. Que l’on considère le scorbut par déficit de vitamine C, le rachitisme par carence en vitamine D, ou l’opacité cornéenne par déficit en vitamine A dans le kwashiorkor , toutes ces anomalies sont constituées en quelques semaines ou quelques mois, alors que chez l’adulte elles ne résultent que de privations prolongées.
Dans les villes des pays évolués où les carences sont très rares même dans les couches socio-économiques défavorisées, il est plus fréquent d’observer, lors de grands déficits de croissance, des anomalies métaboliques dont les effets sont analogues à ceux des carences; il en est ainsi, par exemple, du rachitisme vitamino-résistant. Dans d’autres anomalies congénitales enzymatiques, il y a accumulation d’un métabolite anormal qui présente un tableau analogue à une carence. Parmi ces anomalies, on ne citera que la phénylcétonurie (fig. 3), qui fait actuellement l’objet d’un dépistage systématique, car, méconnue, elle entraîne une déficience mentale irréversible si elle n’est pas combattue par un régime pauvre en alanine.
D’une manière générale, une carence – qu’elle soit d’origine alimentaire, hormonale (thyroïdienne, par exemple) ou même affective – a comme effet premier un arrêt de la croissance. L’effet de l’immaturité physiologique peut, là encore, être mis en évidence (fig. 1).
Quand la carence apparaît au cours de la seconde enfance, l’arrêt de celle-là à la suite d’un traitement adéquat a pour conséquence une reprise de la croissance dont l’issue se marquera par une taille sensiblement normale. Si la même carence s’exerce chez le nourrisson et persiste non corrigée au-delà d’un seuil critique de non-retour, une thérapeutique pourra alors assurer la survie de l’enfant, mais sans jamais obtenir un retour à la normale de la croissance. Il existe en outre, chez ces sujets, un parallélisme entre leur niveau de développement intellectuel à l’âge adulte et leur morphologie. Certes, il serait hâtif de conclure que tous les enfants nés et élevés en une période de famine dans une contrée donnée sont voués à la débilité: l’étude méthodique des raisons des exceptions promet d’être l’une des plus fécondes orientations de la recherche à venir.
Résistance paradoxale
Rien ne serait plus faux cependant que de tenir le petit enfant pour un adulte imparfait ou incomplet. Il est, en effet, capable de performances physiologiques, impossibles chez l’adulte. La résistance du fœtus et du nouveau-né à l’anoxie est favorisée par une série d’organes spécialisés, parmi lesquels le placenta certes, mais aussi le canal artériel encore ouvert, exemple de structure anatomique du passage de la vie utérine à la vie aérienne (cf. vie fœtale). Cet enfant a aussi la faculté de réduire au maximum les besoins métaboliques de son système nerveux central et de supporter le stress anoxique de la naissance sans trop de mal, moins mal en tout cas qu’une privation brutale d’oxygène, si elle survient quelques années plus tard par accident.
Le mécanisme enzymatique de ces phénomènes commence à être compris. On sait depuis longtemps que le prématuré est capable de synthèses protidiques à des cadences que le nouveau-né à terme n’atteint jamais. Il semble que fœtus et nouveau-né contiennent un équipement enzymatique qui leur est nécessaire uniquement pendant la phase de construction tissulaire ultra-rapide et qu’ils le perdent par la suite.
C’est sans doute par des mécanismes de cet ordre que l’on peut rendre compte de l’impressionnante résistance à l’inanition du jeune enfant, pourvu que soient couverts ses besoins en eau et en sel. Il convient d’en rapprocher la vitalité de l’enfant sain de deux à trois ans, dont l’activité incessante d’exploration de son corps et de son environnement atteint son apogée vers cet âge. On est également surpris de la rapidité de récupération par le sommeil en cas d’épuisement et d’une manière générale de la brièveté des convalescences de l’enfant. L’impatience et même le désespoir avec lequel ce dernier supporte l’immobilisation prolongée qu’impose soit la tradition, soit une organisation hospitalière archaïque sont là pour en témoigner.
L’hygiène alimentaire infantile
Si divers que soient les goûts et les traditions alimentaires, la prévention de l’anorexie et du conservatisme alimentaire passe par l’introduction d’une alimentation variée à côté de l’alimentation lactée, dès que cela est physiologiquement ou psychologiquement possible. Actuellement, rien ne s’oppose à ce que le nourrisson de six mois soit familiarisé avec l’alimentation par purées consistantes administrées à la cuillère et soit accoutumé à la saveur et à la consistance des quatre principaux aliments protidiques: œuf, viande, poisson, fromage.
La principale «carence aiguë» de l’enfant est la perte d’eau et de sel, particulièrement rapide en cas de vomissements et de diarrhée combinés. Une perte de poids de 10 p. 100 du corps, une température basse, des selles décolorées urineuses peuvent précéder une issue fatale, bien plus que les «selles vertes» et les «fortes fièvres» qui constituent la raison de tant d’appels intempestifs au médecin. En aucun cas, un état nauséeux et une diarrhée ne justifient un arrêt des tentatives d’administration d’eau sucrée par la bouche en attendant l’administration de liquides par voie veineuse sous surveillance médicale.
Pour un nourrisson, les besoins fondamentaux par vingt-quatre heures sont les suivants: un gramme de chlorure de sodium, un milliéquivalent de potassium, 100 centilitres d’eau et 100 calories par kilogramme de poids corporel. Alors que l’évolution des besoins en calories est sensiblement proportionnelle à la réduction de surface corporelle qu’entraîne la croissance (fig. 2), la répartition optimale entre les trois composants alimentaires reste très stable: un demi d’hydrates de carbone, un tiers de lipides, un sixième de protéines, soit trois grammes par kilogramme et par vingt-quatre heures.
L’une des règles d’hygiène alimentaire les plus souvent enfreintes en pays évolué reste la nécessité de limiter impérativement la ration aux besoins de l’enfant. La prévention de l’obésité, par un effort incessant d’éducation, de persuasion des parents, aux âges clefs de l’acquisition des habitudes alimentaires de dix à vingt-quatre mois, demeure l’une des tâches les plus urgentes – et les moins bien résolues – de la médecine moderne: le fait que cette situation coexiste avec la généralisation du kwashiorkor en pays pauvre n’est pas le moindre des paradoxes de notre temps.
Structures sociales et médecine infantile
Les particularités de la physiologie et de la psychologie infantiles n’ont pas manqué de susciter depuis trois ou quatre décennies la spécialisation de médecins dans une discipline désignée sous le vocable de pédiatrie. Au cours des années soixante, on constate l’éclatement de celle-ci en sous-spécialités dont la pédopsychiatrie et la pédiatrie néonatale sont des exemples bien connus (cf. PÉRINATOLOGIE).
On tend souvent à rapprocher à tort l’activité du pédiatre de celle du vétérinaire, en raison des difficultés que présente l’interrogatoire du patient. L’entretien, pour n’être pas singulier – car y participent souvent les deux parents, la grand-mère, ou le substitut de la mère (nourrice, garde d’enfant) –, n’en est pas moins riche de renseignements. Le dialogue avec l’enfant devient rapidement non seulement possible, vers deux ans, mais surtout fort éclairant sur le niveau mental et social et même sur la symptomatologie subjective, pourvu qu’il recoure à certains artifices, tels que le jeu avec une poupée jouant le rôle de symbole du sujet, ou qu’il s’appuie sur le dessin. Ces mêmes techniques peuvent rendre des services majeurs dans l’établissement de contacts avec les grands enfants ou les adolescents moroses et autistiques.
Tâches du pédiatre
Les tâches du médecin pédiatre peuvent être réparties sous quatre rubriques: prévention, dépistage, traitement, rééducation.
La prévention devient de plus en plus prénatale, depuis que l’on sait prévenir les complications obstétricales dues aux incompatibilités sanguines (dosage des anticorps anti-Rh pendant la grossesse par exemple). Tout récemment, les études des anomalies chromosomiques ont permis de comprendre la genèse d’anomalies telles que le mongolisme. Pratiquées chez les époux, de telles études ont montré l’existence d’anomalies chromosomiques. Elles ont été reconnues dans les tissus des avortons expulsés dans de nombreux cas d’avortements spontanés. Des techniques comme la ponction amniotique, qui permet de recueillir et d’étudier des cellules fœtales, ont ouvert la voie à une véritable prévention de la «paternité indésirable» au sens eugénique du terme. Dans l’avenir, la prévention périnatale sera dévolue à un corps de pédiatres hospitaliers travaillant en étroite liaison avec les équipes de réanimation et les accoucheurs et prêts à intervenir en cas de naissance pathologique. Le problème de la prévention est dominé dans le cas du nourrisson par l’hygiène alimentaire du premier âge et la pratique des vaccinations, mais bientôt va suivre l’âge des accidents. Là encore, un incessant effort d’information du public permettra de réduire le nombre des cas d’ingestions de produits médicaux et ménagers de toutes sortes qui grèvent la mortalité infantile malgré la multiplication des centres anti-poison. La liaison avec le corps enseignant à tous les niveaux devrait permettre non seulement la prévention des méfaits du surmenage scolaire, mais aussi la lutte contre l’adynamie psychogène de l’adolescent, si souvent réfractaire à toute activité, lutte menée selon le modèle des traditionnels mouvements de jeunes.
Le dépistage précoce des anomalies métaboliques (phénylcétonurie) ou anatomiques (luxation congénitale de la hanche) commence aussi à la naissance. Mais c’est surtout aux médecins scolaires que revient la difficile tâche de liaison entre médecins de famille et éducateurs, délimitant le champ d’une véritable médecine du travail de cette ambiance où l’enfant passe les deux tiers de son temps de veille. Il convient de souligner que cette tâche essentielle et ingrate suscite de moins en moins de vocations et n’est que symboliquement rémunérée.
La thérapeutique en pédiatrie pose le cas de conscience de l’hospitalisation. Que peut-on soigner à domicile quand la mère travaille ou lorsque ses qualités intellectuelles sont insuffisantes, ce qui est indépendant de son niveau socio-économique? Faut-il hospitaliser pour une affection bénigne, aggraver l’encombrement hospitalier, sachant que le séjour dans un service spécialisé grève lourdement le budget de la collectivité et qu’un séjour prévu bref peut s’éterniser s’il est compliqué d’infection nosocomiale?
Enfin, la réhabilitation d’une anomalie précocement reconnue, vigoureusement traitée au stade aigu et passée au stade des séquelles, est l’une des tâches les plus attachantes de la pédiatrie, car le spectacle d’un enfant devenant homme malgré un handicap majeur au départ est d’un intérêt passionnant. Le type en est sans doute le diabète infantile, qui, malgré les injections quotidiennes d’insuline, permet au sujet une existence pratiquement normale. Il est à souhaiter que les techniques de dépistage systématique comme le test à la sueur pour la mucoviscidose ou le test de Guthrie pour la phénylcétonurie, d’une part, les progrès de la prévention, d’autre part, comme l’a été la vaccination orale pour la poliomyélite, cantonnent ces efforts de réhabilitation dans le traitement des séquelles d’accidents et des malformations congénitales.
Exercice de la pédiatrie
La formation professionnelle des médecins pédiatres est assurée avec une très grande uniformité dans les différents pays par des stages en centre hospitalo-universitaire et sanctionnée par des diplômes de fin d’études: certificats d’études spéciales en France, Board of Speciality dans le monde anglo-saxon.
À l’échelon international, l’U.N.I.C.E.F. (United Nations International Children’s Emergency Fund; en français, le F.I.S.E., Fonds international de secours à l’enfance) a pour vocation de coordonner les programmes d’assistance à l’enfance dans le monde.
L’une des émanations de cet organisme est le Centre international de l’enfance de Paris (C.I.E.), centre d’information pédiatrique où sont dépouillées et publiées sous forme de résumés toutes les publications à thème médico-social ayant trait à l’enfance. En plus d’une riche activité de recherche, d’organisation de réunions internationales, le C.I.E. finance des programmes de formation au profit des boursiers venant du monde entier.
Les problèmes de liaison interdisciplinaire sont résolus de la manière la plus heureuse par des organismes de ce type auxquels participent, aux côtés de pédiatres, des nutritionnistes représentants de la F.A.O., des sociologues, des éducateurs venant de l’U.N.E.S.C.O.
À l’échelon professionnel, les rapports entre accoucheurs, transfuseurs, anesthésistes, pédiatres, généralistes et les membres de leur personnel auxiliaire sont examinés et repensés sous un éclairage de plus en plus neuf dans des réunions telles que le congrès constitutif de la Société internationale de périnatologie, tenu à Berlin en 1967.
On ne peut conclure ce panorama des tâches actuelles de la médecine infantile sans mentionner qu’elles ne sauraient être menées à bien que si est assurée la formation, en nombre accru, des auxiliaires indispensables à ces tâches: puéricultrices et assistantes sociales spécialisées dans les problèmes d’assistance à l’enfance.
Le cadre le plus favorable à cette formation est constitué par les écoles fonctionnant près des centres de prématurés, dont le type est la Fondation franco-américaine du boulevard Brune à Paris. Là encore, à côté d’une formation technique à la routine des soins, heure après heure, d’un prématuré en survie, puéricultrices et assistants pourront s’initier à des problèmes interdisciplinaires, allant de l’organisation d’un lactarium à des notions sur la rééducation des aveugles de naissance.
pédiatrie [ pedjatri ] n. f.
• 1872; de 1. péd(o)- et -iatrie
♦ Didact. Branche de la médecine qui traite des maladies des enfants.
● pédiatrie nom féminin Branche de la médecine consacrée à l'enfant et à ses maladies.
pédiatrie
n. f. Branche de la médecine concernant les enfants.
⇒PÉDIATRIE, subst. fém.
Branche de la médecine qui a pour objet l'étude, le diagnostic, le traitement, la prévention des maladies infantiles et la protection de l'enfance. La pédiatrie envisage l'enfant malade et les soins à lui donner (P. HAAG, Assistance à l'enf., 1955, p.83). Les pédiatres ou spécialistes des enfants ont déjà fait de la pédiatrie une branche originale de la médecine (H. BAZIN, Fin asiles, 1959, p.127). Les dispensaires pour enfants fondés vers 1900 par A. Herrgott à Nancy (...) n'ont été qu'une étape liminaire dans le développement de la pédiatrie préventive (BARIÉTY, COURY, Hist. méd., 1963, p.799).
Prononc. et Orth.:[ ]. MARTINET-WALTER 1973 [-a-], [-
]. MARTINET-WALTER 1973 [-a-], [- -] (7/10). Att. ds Ac. 1935. Étymol. et Hist. 1872 (LITTRÉ Add.). Formé des élém. péd(o)-, gr.
-] (7/10). Att. ds Ac. 1935. Étymol. et Hist. 1872 (LITTRÉ Add.). Formé des élém. péd(o)-, gr.  (o) -, de
(o) -, de 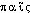 ,
, 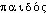 «enfant» et -iatrie.
«enfant» et -iatrie.
 ]. MARTINET-WALTER 1973 [-a-], [-
]. MARTINET-WALTER 1973 [-a-], [- -] (7/10). Att. ds Ac. 1935. Étymol. et Hist. 1872 (LITTRÉ Add.). Formé des élém. péd(o)-, gr.
-] (7/10). Att. ds Ac. 1935. Étymol. et Hist. 1872 (LITTRÉ Add.). Formé des élém. péd(o)-, gr.  (o) -, de
(o) -, de 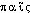 ,
, 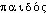 «enfant» et -iatrie.
«enfant» et -iatrie.
pédiatrie [pedjɑtʀi] n. f.
ÉTYM. 1872; de 1. péd-, et -iatrie.
❖
♦ Didact. Branche de la médecine qui concerne les enfants. ⇒ 1. Pédologie. || Service de pédiatrie.
➪ tableau Noms de sciences et d'activités à caractère scientifique.
❖
DÉR. Pédiatre, pédiatrique.
Encyclopédie Universelle. 2012.