сложное прерывистое сочленение плечевой кости с локтевой и лучевой костями предплечья. Л.с. объединяет плечелоктевой, плечелучевой и проксимальный лучелоктевой суставы. которые заключены в общую суставную капсулу (рис. 1—4). Плечелоктевой сустав — блоковидный со спиралевидным отклонением выемки блока; суставные поверхности представлены блоком плечевой кости и блоковидной вырезкой локтевой кости, на которой имеется направляющий гребень. Движения в этом суставе осуществляются по фронтальной оси — сгибание и разгибание предплечья (амплитуда до 140°). Плечелучевой сустав имеет шаровидную форму, образован головкой мыщелка плечевой кости, сочленяющейся с головкой лучевой кости. Движения в суставе происходят по фронтальной оси (совместно с плечелоктевым суставом) и состоят в сгибании и разгибании предплечья. Проксимальный лучелоктевой сустав — цилиндрической формы. Движения в суставе осуществляются вокруг вертикальной оси — пронация и супинация предплечья (амплитуда движения до 160°). Эти движения происходят одновременно и в дистальном лучелоктевом суставе (комбинированные суставы). Сгибание в Л.с. обеспечивают двуглавая мышца плеча, плечевая, плечелучевая мышцы, круглый пронатор и другие мышцы предплечья, начинающиеся на медиальном мыщелке плечевой кости; разгибание — трехглавая мышца плеча и локтевая мышца. Пронацию предплечья производят круглый и квадратный пронаторы и плечелучевая мышца; супинацию — двуглавая мышца плеча и мышца-супинатор.
Синовиальная оболочка образует верхний (задний) и мешковидный (передний) завороты. Позади Л.с. между ним и сухожилием трехглавой мышцы плеча имеется подсухожильная сумка, а на локтевом отростке — локтевая подкожная сумка. Суставная капсула подкрепляется четырьмя связками. Локтевая коллатеральная связка идет от медиального надмыщелка веерообразно к медиальному краю выемки блока.
Лучевая коллатеральная связка начинается от латерального мыщелка, охватывает двумя ножками головку лучевой кости и направляется к краям лучевой вырезки локтевой кости, где соединяется с пучками кольцевой связки. Кольцевая связка лучевой кости охватывает шейку лучевой кости и прикрепляется спереди и сзади к лучевой вырезке вместе с лучевой коллатеральной связкой. Квадратная связка образуется фиброзными пучками, начинающимися от дистального края лучевой вырезки и идущими к шейке лучевой кости. Эта связка укрепляет мешковидный заворот Л.с.
Артериальное кровоснабжение Л.с. осуществляется из локтевой суставной сети, венозный отток — через сопровождающие одноименные артерии вены. Лимфоотток происходит в локтевые и частично в подмышечные лимфатические узлы. Иннервацию обеспечивают ветви срединного, мышечно-кожного, локтевого и лучевого нервов.
На рентгенограмме локтевого сустава видны кости, формирующие сустав, их рельеф, наружные контуры, суставная щель, структурные особенности (рис. 5).
Методы исследования. Клинические методы исследования Л.с. включают осмотр, пальпацию, измерение окружности сустава и амплитуды движений в нем. При травмах и заболеваниях Л.с. нарушается нормальное соотношение анатомических осей плеча и предплечья, образуется вальгусная (угол открыт кнаружи) или варусная (угол открыт кнутри) деформация (рис. 6). В норме физиологическое вальгусное отклонение предплечья не превышает 10—15°. При осмотре обращают внимание на необычные западения, выпячивания, расположение костных выступов. Неизмененному Л.с. соответствует определенное расположение трех опознавательных костных выступов — латерального и медиального надмыщелков плечевой кости и локтевого отростка локтевой кости. В положении полного разгибания Л.с. они располагаются на одной линии — линии Гюнтера (рис. 7, а), в положении сгибания перечисленные костные выступы образуют равнобедренный треугольник с вершиной, лежащей на верхушке локтевого отростка - треугольник Гюнтера (рис. 7, б). Линия и треугольник Гюнтера нарушаются при изменении соотношений образующих их костей. При наличии в полости Л.с. крови или выпота по бокам от локтевого отростка обнаруживаются валикообразные выпячивания. При многих хронических заболеваниях Л.с. он приобретает веретенообразную форму.
Важное значение имеет оценка патологической боковой подвижности в локтевом суставе, которая при полном его разгибании в норме отсутствует и определяется в случаях разрыва коллатеральных связок, перелома одного из надмыщелков или мыщелков плечевой кости.
Исследование активных и пассивных движений в Л.с. выполняют с помощью угломера. Для получения результатов, сравнимых в процессе длительного наблюдения, предплечье устанавливают в среднем между пронацией и супинацией положении (стандартная позиция). Супинацию и пронацию (ротационные движения предплечья) определяют при сгибании Л.с. под прямым углом с использованием ротатометра. Длину окружности Л.с. измеряют по эпикондилярной линии с помощью сантиметровой ленты.
Рентгенологическое исследование Л.с. проводят в прямой и боковой проекциях. При необходимости выполняют рентгенограммы в дополнительных проекциях.
Патология.
Пороки развития Л.с. встречаются редко. Врожденный лучелоктевой синостоз чаще наблюдается у лиц мужского пола, как правило, бывает двусторонним. При клиническом исследовании отмечаются фиксированная пронационная установка предплечья, невозможность активной и пассивной ротации предплечья, что вызывает определенные затруднения при движениях руками. При рентгенологическом исследовании определяют костное сращение лучевой и локтевой костей в проксимальном отделе. Лечение консервативное. В условиях поликлиники его проводят больным в возрасте от 6 мес. до 8—10 лет, когда предплечье фиксировано в среднем положении между пронацией и супинацией или в положении умеренной пронации. Оно включает наложение этапных гипсовых повязок, лечебную гимнастику, массаж, трудотерапию. Оперативное лечение предпринимают в возрасте не ранее 4—5 лет, если предплечье находится в положении резкой пронации. что значительно нарушает функцию верхней конечности.
Среди прочих врожденных пороков Л.с. встречаются вывих головки лучевой кости, анкилоз, врожденные контрактуры, вальгусная или варусная деформация сустава. При нарушении функции сустава лечение оперативное. Прогноз в отношении восстановления функции не всегда благоприятным.
Повреждения. Ушиб Л.с. сопровождается кровоизлиянием в околосуставные ткани и суставную полость. При осмотре отмечаются припухлость, кровоподтек в области Л.с., болезненность при пальпации и движениях, ограничение активных и пассивных движений. Тяжелые ушибы нередко сопровождаются травматическим невритом локтевого нерва. При выраженном гемартрозе проводят пункцию Л.с. и удаляют кровь, на 10—12 дней накладывают заднюю гипсовую лонгету. В течение первых трех дней рекомендуют местно холод (пузырь со льдом). После прекращения иммобилизации назначают лечебную гимнастику, движения в теплой воде Необходимо избегать тепловых процедур (грязи, парафиноозокеритовые аппликации), насильственных (пассивных) движений при разработке сустава и массажа.
Повреждения капсульно-связочного аппарата Л.с. — надрыв или разрыв коллатеральных связок, капсулы сустава — сопровождаются обширным кровоизлиянием в параартикулярные ткани и в полость сустава. Нередко при этом отмечается отрыв костных фрагментов в области прикрепления связок. Основной клинический симптом — патологическая боковая подвижность в положении разгибания Л.с. Лечение: пункция Л.с. с удалением крови, фиксация задней гипсовой лонгетой, холод местно: через 2—3 нед. — лечебная гимнастика, движения в воде, физиотерапия.
Вывихи в Л.с. по частоте занимают второе место среди всех вывихов у взрослых. Различают вывихи обеих костей предплечья (кзади, кнаружи, кпереди, кнутри), расходящиеся (дивергирующие) вывихи, реже изолированные вывихи лучевой и локтевой костей. Почти в половине случаев вывихи предплечья сочетаются с внутри- или околосуставными переломами костей, образующих Л.с.
Вывих обеих костей предплечья кзади или кнаружи встречается наиболее часто, нередко сочетается с переломом венечного отростка локтевой кости. Нередко одновременно повреждаются расположенные в области Л.с. сосуды и нервы. В связи с этим обязательно следует проверить пульсацию на лучевой артерии, чувствительность кожи и подвижность пальцев кисти. Диагноз подтверждается с помощью рентгенографии локтевого сустава. Вывих вправляют обычно в амбулаторных условиях под местным или общим обезболиванием. Следует помнить о том, что передние вывихи предплечья сочетаются с переломами проксимального эпифиза локтевой кости, а вывихи кнаружи — с отрывным переломом медиального надмыщелка плечевой кости. Основной принцип вправления вывихов костей предплечья — вытяжение по оси предплечья и прямое давление на сместившийся суставной конец в противоположном вывиху направлении. После вправления необходима контрольная рентгенография.
После вправления вывиха проводят иммобилизацию конечности задней гипсовой лонгетой от лучезапястного сустава до верхней трети плеча (Л.с. согнут под углом 90°, предплечье слегка супинировано), ее продолжительность — 10—12 дней (не более 3 нед.) в зависимости от степени тяжести повреждения связочного аппарата сустава. После прекращения иммобилизации проводят такой же комплекс восстановительных мероприятий, как при ушибе Л.с. Наиболее частыми осложнениями вывихов в Л.с. являются параартикулярная оссификация и контрактура.
Подвывих головки лучевой кости нередко наблюдается у детей в возрасте 1—4 лет. Он возникает при внезапном и сильном рывке за кисть ребенка при разогнутой руке. Диагноз устанавливают на основании типичного механизма травмы, отсутствия деформации Л.с., сгибательно-пронационной установки предплечья, ограничения движений и болезненности при попытке пассивно супинировать предплечье. При рентгенологическом исследовании патология Л.с. как правило, не выявляется. Вправление осуществляют без обезболивания. Сгибают руку в локтевом суставе, давят спереди на головку лучевой кости и одновременно супинируют предплечье. О наступившем вправлении свидетельствует характерный щелчок, исчезновение боли и восстановление движений в суставе. Иммобилизация не требуется.
Переломы костей, образующих Л.с., наблюдаются часто, относятся к тяжелым, сложным повреждениям. Различают внутри- и околосуставные переломы. Внутрисуставные переломы включают: эпифизеолизы чрезмыщелковые, межмыщелковые Т- и У-образные, изолированные наружного и внутреннего мыщелков, головки мыщелка плечевой кости, медиального и латерального надмыщелков плечевой кости (переломы и апофизеолизы), венечного и локтевого отростка локтевой кости, головки и шейки лучевой кости. К околосуставным (внесуставным) переломам относят надмыщелковые переломы плечевой кости (см. Плечо).
Чрезмыщелковые и межмыщелковые переломы плечевой кости, эпифизеолизы и переломы наружного и внутреннего мыщелков плеча клинически характеризуются отеком, кровоизлиянием в области Л.с., резким ограничением движений и болезненностью при попытке их осуществить. Пальпация сустава резко болезненна, определяются патологическая подвижность и крепитация костных отломков. Н отличие от вывиха отсутствует симптом пружинящего сопротивления. Для уточнения диагноза проводят рентгенографию Л.с. поврежденной (рис. 8), а у детей для сравнения и здоровой конечности. Первая врачебная помощь заключается в обезболивании (введение 20 мл 1—2% раствора новокаина в полость сустава) и транспортной иммобилизации (Иммобилизация). В стационаре при переломах без смещения накладывают гипсовую повязку от верхней трети плеча до основания пальцев на срок до 3 нед. При переломах со смещением отломков показаны одномоментная ручная репозиция (у детей), наложение скелетного вытяжения или дистракционно-компрессионного аппарата с использованием спиц, имеющих упорные площадки. При большом смещении отломков, которое не устраняется скелетным вытяжением, расстройствах иннервации и кровообращения, наличии свободных костных фрагментов в полости сустава проводят операцию — открытую репозицию отломков с восстановлением конгруэнтности суставных поверхностей и остеосинтез. Продолжительность иммобилизации от 2 до 6 нед., затем комплексное восстановительное лечение. В отдаленные сроки нередко развивается посттравматический деформирующий артроз Л.с. (см. Остеоартрозы).
Переломы головки мыщелка плечевой кости относятся к числу частых повреждений. Пострадавший испытывает резкую локальную боль в области наружного мыщелка плеча. Крупный отломок может пальпироваться в локтевом сгибе над проекцией головки лучевой кости. Ротационные движения предплечья, а также сгибание и разгибание в Л.с. ограничены и болезненны. Диагноз подтверждается с помощью рентгенографии. Лечение консервативное (одномоментная ручная репозиция), а если оно не эффективно, проводят открытое вправление головки мыщелка плечевой кости и трансартикулярную фиксацию спицей или удаление небольшого костного фрагмента.
Перелом или апофизеолиз внутреннего (рис. 9) или наружного надмыщелков плечевой кости чаще наблюдается у детей и подростков. При переломах со смещением внутреннего надмыщелка оторвавшийся костный фрагмент может ущемиться в суставе между локтевым отростком и боком плечевой кости. Клинически отмечается локальная болезненность, нередко пальпируется подвижный отломок, возникает патологическая боковая подвижность, ограничиваются активные и пассивные движения в Л.с. При переломах с небольшим смещением отломков лечение консервативное — репозиция и фиксация гипсовой лонгетой на 2—3 нед. При невозможности сопоставления закрытым путем или ущемлении отломка в полости сустава показана открытая репозиция с фиксацией оторванного надмыщелка к своему ложу спицами или винтом.
Переломы локтевого отростка чаще возникают в результате действия прямой механической силы. Пальпация и давление на отросток вызывают усиление боли. При переломе с расхождением отломков между ними отчетливо пальпируется поперечно расположенная щель или западение. Ротационные движения предплечья свободны и безболезненны. Пассивное разгибание предплечья происходит под тяжестью предплечья и кисти. Активное сгибание в Л.с. сопровождается усилением болей. Лечение при переломах без расхождения отломков заключается в наложении на 3—4 нед. тыльной гипсовой лонгеты в положении сгибания Л.с. под углом 90—1 10°. При переломах с расхождением отломков (рис. 10, а) лечение оперативное (рис. 10, б).
При переломах венечного отростка локтевой кости отмечаются локальная болезненность, припухлость и кровоизлияние в локтевом сгибе, ограничение сгибания и разгибания в Л.с. Диагноз подтверждает рентгенография сустава в двух проекциях. Лечение консервативное — задняя гипсовая лонгета на 10—12 дней, затем ЛФК.
Переломы головки и шейки лучевой кости возникают при падении на вытянутую руку. Различают переломы головки лучевой кости без смещения отломков, краевые или фрагментарные переломы (рис. 11, а), а также оскольчатые (раздробленные) переломы головки (рис. 11, б). Наблюдаются переломы шейки лучевой кости без смещения головки, со смещением ее разной степени, вколоченные переломы. Клинически характеризуются отсутствием или резким ограничением ротационных движений предплечья, ограничением сгибательных и разгибательных движений в Л.с., резкой локальной болезненностью при пальпации в области головки лучевой кости, иногда ощущением крепитации при попытке ротационных движений. Диагноз подтверждает рентгенография Л.с. в двух проекциях. Лечение консервативное — иммобилизация у взрослых на 3 нед., у детей на 10—12 дней. При переломах головки и шейки лучевой кости со смещением отломков у детей прибегают к одномоментной ручной репозиции и фиксации задней гипсовой лонгетой на 10—12 дней. Если репозиция не удалась, то показано открытое вправление и трансартикулярная фиксация спицей. Удалять головку лучевой кости у детей не следует, т.к. это ведет к развитию вальгусной деформации Л.с. При фрагментарных или оскольчатых переломах у взрослых показано оперативное лечение — остеосинтез головки специальными винтами, резекция головки (рис. 11, в), иногда с последующим эндопротезированием. После резекции или остеосинтеза головки лучевой кости продолжительность иммобилизации не более 10—12 дней См. также Переломы.
Большое значение для восстановления функции Л.с. имеет правильною применение ЛФК. При внутри- или околосуставных переломах Л.с. движения начинают на 10—12-й день после уменьшения реактивных явлений в зоне повреждения (отек, боль и т.п.), при переломах с неустойчивым положением отломков — на 14—21-й день, когда происходит рубцовое спаяние костных фрагментов, в связи с опасностью их смещения. После открытой репозиции и остеосинтеза сроки начала движений в суставе зависят от стабильности соединения костных фрагментов. В первые дни после прекращения иммобилизации несколько раз в течение дня производят сгибание и разгибание в Л.с. Для этого используют мягкую косынку или специальные функциональные шины с шарниром. Затем назначают лечебную гимнастику и физические упражнения в теплой воде (температура 35—37 °С. Больные выполняют активные движения в облегченных условиях. Руку укладывают на поверхность стола и производят медленное сгибание, а затем разгибание с помощью здоровой руки или инструктора ЛФК, скользя по гладкой поверхности, перекатывая специальную тележку, мяч, палку и т.п. В конце процедуры поврежденной руке придают положение максимальною сгибания или разгибания на 7—10 мин. Лечебную гимнастику чередуют (примерно через 2—3 ч) с упражнениями в воде. К концу 1-го месяца после травмы интенсивность разработки немного увеличивают — включают упражнения на растягивание параартикулярных тканей, которые чередуют с активным расслаблением мышц, например небольшие махи. Если получена удовлетворительная амплитуда пассивных движений в Л.с., используют активные упражнения с противодействием (гантели, эспандер и т.п.). Спустя 2 мес. после травмы при сформировавшейся контрактуре в Л.с. применяют пассивные и активные упражнения для увеличения подвижности. Через 31/2—4 мес. назначают механотерапию на маятниковых аппаратах. Массаж Л.с. при посттравматических контрактурах показан не ранее чем через 4—6 мес. Более интенсивная разработка движений в Л.с. после травмы часто является причиной параартикулярной оссификации.
Заболевания. Артрит Л.с. возникает после его ушиба, может быть осложнением инфекционных болезней (скарлатина, гонорея) или общей гнойной инфекции (см. Артриты).
Туберкулез локтевого сустава чаще наблюдается у детей и составляет около 3% всех специфических поражений опорно-двигательного аппарата (см. Туберкулез внелегочный (Туберкулёз внелёгочный), туберкулез костей и суставов).
Псориатический артрит Л.с. по клинической картине напоминает ревматоидный артрит. Определенные отличительные черты имеет рентгенологическая картина этого заболевания (см Псориаз).
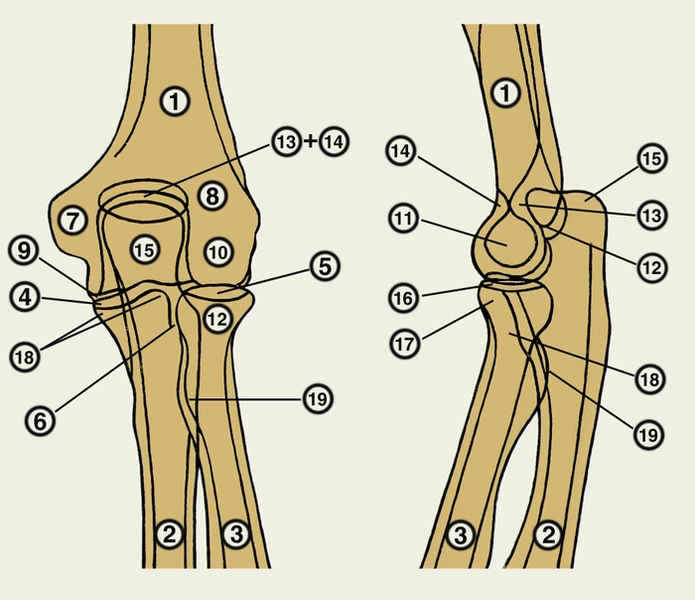
Нередко встречается хондроматоз Л.с. (см. Хондроматоз костей и суставов), важное значение в диагностике которого имеет рентгенологическое исследование (рис. 12). Лечение оперативное.
Эпикондилит (эпикондилез) — заболевание, связанное с дистрофическими изменениями сухожилий в области прикрепления мышц предплечья к латеральному (реже медиальному) надмыщелку плечевой кости. Чаще наблюдается у спортсменов (теннисный локоть), а также у лиц, выполняющих однообразную физическую работу. Характеризуется упорными болями и длительным течением, особенно при позднем начале лечения.
Деформирующий артроз Л.с. — дегенеративно-дистрофический процесс в суставе, который возникает после внутрисуставных переломов. вывихов, заболеваний воспалительной природы (см. Остеоартрозы).
Приобретенные деформации являются следствием травм или заболеваний Л.с. Среди них наблюдаются вальгусное или варусное отклонение предплечья в результате неправильно сросшихся внутрисуставных переломов, эпифизеолизов дистального суставного конца плечевой кости с неравномерным преждевременным замыканием зоны роста. При выраженных деформациях такого типа отмечается боковая нестабильность сустава. Нередко возникает поздний неврит локтевого нерва. Лечение оперативное — невролиз и перемещение нерва на переднюю поверхность Л.с. При резко выраженной деформации во фронтальной плоскости лечение также оперативное (надмыщелковая остеотомия).
Одним из видов приобретенной патологии Л.с. являются контрактуры и анкилозы, чаще всего связанные с параартикулярной оссификацией мягких тканей (рис. 13), неправильно сросшимися внутрисуставными переломами, застарелыми, невправленными вывихами и подвывихами, переломовывихами, рубцовыми изменениями суставной капсулы, околосуставных тканей в результате длительной иммобилизации верхних конечностей (см. Контрактура).
Опухоли. В области Л.с. возникают доброкачественные и злокачественные опухоли, исходящие из мягких тканей или образующих его костей. Среди опухолей Л.с. чаще наблюдается синовиома.
Операции. Пункция Л.с. применяется с диагностической и лечебной целями для удаления из полости сустава крови или выпота, промывания полости сустава, определения характера патологического содержимого, введения лекарственных и рентгеноконтрастных веществ (см. Артрография). Для этой манипуляции сустав сгибают до тупого угла. Пункционную иглу вводят в полость сустава сзади и кнаружи от середины локтевого отростка у нижнего края латерального мыщелка плечевой кости и чуть выше головки лучевой кости в прощупывающейся щели плечелучевого сочленения. При наличии гемартроза или выпота в суставе суставная капсула в этом месте выступает в виде валика. Конец иглы направляют на переднюю поверхность медиального мыщелка — в полость плечелоктевого сочленения.
Из оперативных вмешательств на Л.с. выполняют артротомию (как самостоятельное вмешательство или как доступ к элементам сустава), резекцию локтевого сустава, артродез, артролиз, артропластику, Эндопротезирование.
См. также Кость, Плечо, Предплечье, Суставы.
Библиогр.: Анатомия человека, под ред. М.Р. Галина, т. 1, с. 111, М., 1486; Андрианов В.Л. и др Врожденные деформации верхних конечностей, с 47, М.,1 972; Волков М.В., Гудушаури О.Н. и Ушакова О.А. Ошибки и осложнения при лечении переломов костей, с. 30, 128, М., 1970; Каплан А.В. Повреждения костей и суставов, с. 220, М., 1979; Каптелин А.Ф. Гидрокинезотерапия в ортопедии и травматологии. М., 1986, Кованов В.В. и Травин А.А. Хирургическая анатомия конечностей человека, с. 138, М., 1983; Маркс В.О. Ортопедическая диагностика, с. 322, Минск, 1978; Мовшович И.Д. Оперативная ортопедия, с. 103, М., 1983; Свердлов Ю.М. Травматические вывихи и их лечение, с. 87, М., 1978; Уотсон-Джонс Р. Переломы костей и повреждения суставов, пер. с англ., с. 315, М., 1972; Чаклин В.Д. Ортопедия, кн. 1, с. 35, М., 1957, Юмашев Г.С. Травматология и ортопедия, М., 1983.
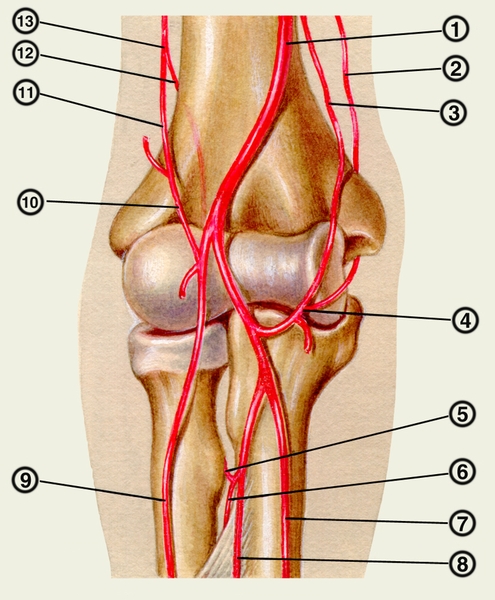 артерия; 2 — верхняя локтевая коллатеральная артерия; 3 — нижняя локтевая коллатеральная артерия: 4 — локтевая возвратная артерия и ее передняя и задняя ветви; 5 — возвратная межкостная артерия; 6 — задняя межкостная артерия; 7 — локтевая артерия; 8 — передняя межкостная артерия; 9 — лучевая артерия; 10 — лучевая возвратная артерия; 11 — лучевая коллатеральная артерия; 12 — средняя коллатеральная артерия; 13 — глубокая артерия плеча">
артерия; 2 — верхняя локтевая коллатеральная артерия; 3 — нижняя локтевая коллатеральная артерия: 4 — локтевая возвратная артерия и ее передняя и задняя ветви; 5 — возвратная межкостная артерия; 6 — задняя межкостная артерия; 7 — локтевая артерия; 8 — передняя межкостная артерия; 9 — лучевая артерия; 10 — лучевая возвратная артерия; 11 — лучевая коллатеральная артерия; 12 — средняя коллатеральная артерия; 13 — глубокая артерия плеча">Рис. 4. Топография локтевого сустава. Артерии области локтевого сустава (передняя поверхность): 1 — плечевая артерия; 2 — верхняя локтевая коллатеральная артерия; 3 — нижняя локтевая коллатеральная артерия: 4 — локтевая возвратная артерия и ее передняя и задняя ветви; 5 — возвратная межкостная артерия; 6 — задняя межкостная артерия; 7 — локтевая артерия; 8 — передняя межкостная артерия; 9 — лучевая артерия; 10 — лучевая возвратная артерия; 11 — лучевая коллатеральная артерия; 12 — средняя коллатеральная артерия; 13 — глубокая артерия плеча.
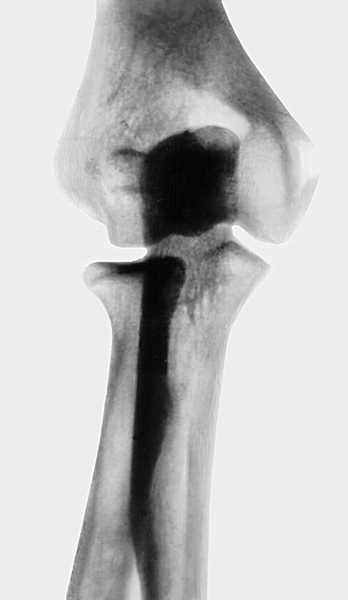 Рентгенограмма локтевого сустава (передне-задняя проекция) при переломе внутреннего надмыщелка плечевой кости">
Рентгенограмма локтевого сустава (передне-задняя проекция) при переломе внутреннего надмыщелка плечевой кости">Рис. 9. Рентгенограмма локтевого сустава (передне-задняя проекция) при переломе внутреннего надмыщелка плечевой кости.
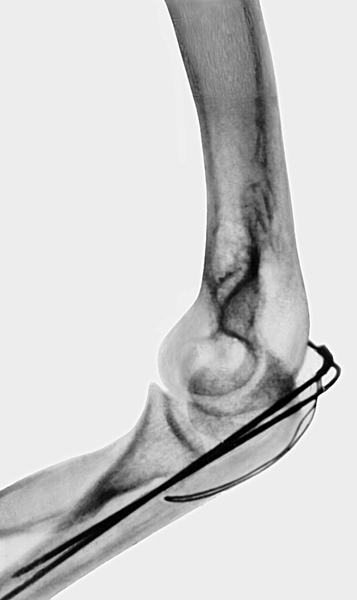
Рис. 10б). Рентгенограмма локтевого сустава (боковая проекция) при переломе локтевого отростка с расхождением отломков — после остеосинтеза спицами и проволокой.
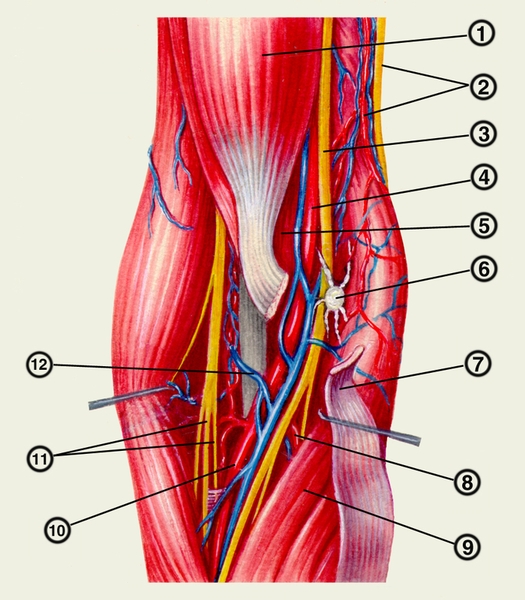 вид спереди): 1 — двуглавая мышца плеча; 2 — локтевой нерв и верхняя локтевая коллатеральная артерия; 3 — срединный нерв; 4 — плечевая артерия; 5 — плечевая мышца; 6 — локтевой лимфатический узел; 7 — апоневроз двуглавой мышцы плеча; 8 — локтевая артерия; 9 — круглый пронатор; 10 — лучевая артерия; 11 — лучевой нерв и его ветви; 12 — срединная вена локтя">
вид спереди): 1 — двуглавая мышца плеча; 2 — локтевой нерв и верхняя локтевая коллатеральная артерия; 3 — срединный нерв; 4 — плечевая артерия; 5 — плечевая мышца; 6 — локтевой лимфатический узел; 7 — апоневроз двуглавой мышцы плеча; 8 — локтевая артерия; 9 — круглый пронатор; 10 — лучевая артерия; 11 — лучевой нерв и его ветви; 12 — срединная вена локтя">Рис. 3. Топография локтевого сустава. Топография глубоких образований (мышцы, нервы, сосуды и т. д.) области локтевого сустава (вид спереди): 1 — двуглавая мышца плеча; 2 — локтевой нерв и верхняя локтевая коллатеральная артерия; 3 — срединный нерв; 4 — плечевая артерия; 5 — плечевая мышца; 6 — локтевой лимфатический узел; 7 — апоневроз двуглавой мышцы плеча; 8 — локтевая артерия; 9 — круглый пронатор; 10 — лучевая артерия; 11 — лучевой нерв и его ветви; 12 — срединная вена локтя.
 диафиз плечевой кости, 2 — диафиз локтевой кости, 3 — диафиз лучевой кости, 4 — рентгеновская суставная щель плечелоктевого сочленения, 5 — рентгеновская суставная щель плечелучевого сочленения, 6 — рентгеновская суставная щель проксимального лучелоктевого сочленения, 7 — медиальный надмыщелок, 8 — латеральный надмыщелок, 9 — внутренний вал блока, 10 — головка мыщелка плечевой кости, 11 — блок, 12 — слева на схеме головка лучевой кости, справа — полулунная вырезка, 13 — ямка для локтевого отростка, 14 — ямка для венечного отростка, 15 — локтевой отросток, 16 — венечный отросток локтевой кости, 17 — головка лучевой кости, 18 — шейка лучевой кости, 19 — бугристость лучевой кости">
диафиз плечевой кости, 2 — диафиз локтевой кости, 3 — диафиз лучевой кости, 4 — рентгеновская суставная щель плечелоктевого сочленения, 5 — рентгеновская суставная щель плечелучевого сочленения, 6 — рентгеновская суставная щель проксимального лучелоктевого сочленения, 7 — медиальный надмыщелок, 8 — латеральный надмыщелок, 9 — внутренний вал блока, 10 — головка мыщелка плечевой кости, 11 — блок, 12 — слева на схеме головка лучевой кости, справа — полулунная вырезка, 13 — ямка для локтевого отростка, 14 — ямка для венечного отростка, 15 — локтевой отросток, 16 — венечный отросток локтевой кости, 17 — головка лучевой кости, 18 — шейка лучевой кости, 19 — бугристость лучевой кости">Рис. 5б). Скиаграммы локтевого сустава: 1 — диафиз плечевой кости, 2 — диафиз локтевой кости, 3 — диафиз лучевой кости, 4 — рентгеновская суставная щель плечелоктевого сочленения, 5 — рентгеновская суставная щель плечелучевого сочленения, 6 — рентгеновская суставная щель проксимального лучелоктевого сочленения, 7 — медиальный надмыщелок, 8 — латеральный надмыщелок, 9 — внутренний вал блока, 10 — головка мыщелка плечевой кости, 11 — блок, 12 — слева на схеме головка лучевой кости, справа — полулунная вырезка, 13 — ямка для локтевого отростка, 14 — ямка для венечного отростка, 15 — локтевой отросток, 16 — венечный отросток локтевой кости, 17 — головка лучевой кости, 18 — шейка лучевой кости, 19 — бугристость лучевой кости.
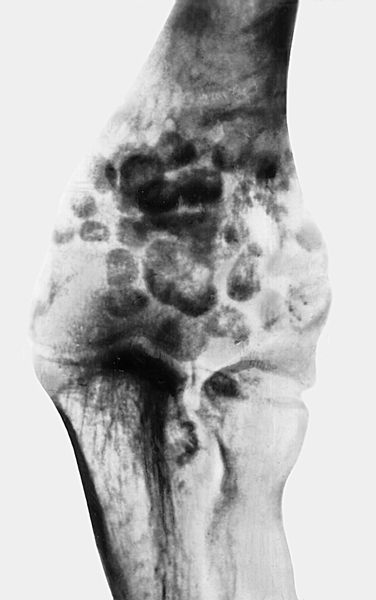
Рис. 12а). Рентгенограмма при хондроматозе локтевого сустава — переднезадняя проекция.
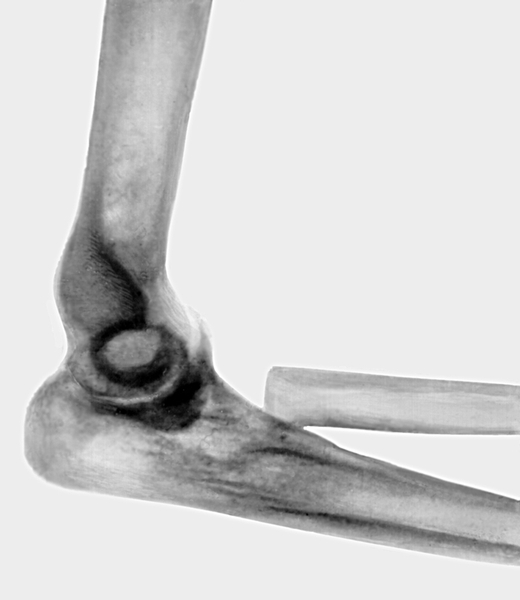
Рис. 11в). Рентгенограмма локтевого сустава при переломе головки лучевой кости — после резекции головки лучевой кости (боковая проекция).
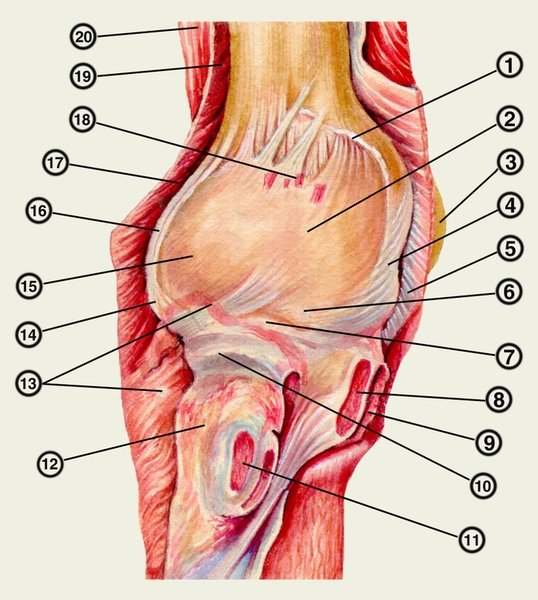 линия прикрепления суставной капсулы на плечевой кости; 2 — участок капсулы сустава, прилежащий к блоку плечевой кости; 3 — медиальный надмыщелок плечевой кости; 4 — локтевая коллатеральная связка; 5 — начало сгибателей кисти и пальцев; 6 — край венечного отростка; 7 — кольцевая связка лучевой кости; 8 — конечная часть плечевой мышцы; 9 — начало круглого пронатора; 10 — мешотчатый заворот локтевого сустава; 11 — место прикрепления двуглавой мышцы плеча; 12 — место прикрепления супинатора; 13 — супинатор; 14 — лучевая коллатеральная связка; 15 — участок капсулы сустава, прилежащий к головке мыщелка плечевой кости; 16 — латеральный надмыщелок плечевой кости; 17 — начало разгибателей кисти и пальцев; 18 — мышца, напрягающая суставную капсулу; 19 — плечелучевая мышца; 20 — начало трехглавой мышцы плеча">
линия прикрепления суставной капсулы на плечевой кости; 2 — участок капсулы сустава, прилежащий к блоку плечевой кости; 3 — медиальный надмыщелок плечевой кости; 4 — локтевая коллатеральная связка; 5 — начало сгибателей кисти и пальцев; 6 — край венечного отростка; 7 — кольцевая связка лучевой кости; 8 — конечная часть плечевой мышцы; 9 — начало круглого пронатора; 10 — мешотчатый заворот локтевого сустава; 11 — место прикрепления двуглавой мышцы плеча; 12 — место прикрепления супинатора; 13 — супинатор; 14 — лучевая коллатеральная связка; 15 — участок капсулы сустава, прилежащий к головке мыщелка плечевой кости; 16 — латеральный надмыщелок плечевой кости; 17 — начало разгибателей кисти и пальцев; 18 — мышца, напрягающая суставную капсулу; 19 — плечелучевая мышца; 20 — начало трехглавой мышцы плеча">Рис. 1. Топография локтевого сустава. Локтевой сустав с обнаженной суставной капсулой локтевого сустава: 1 — линия прикрепления суставной капсулы на плечевой кости; 2 — участок капсулы сустава, прилежащий к блоку плечевой кости; 3 — медиальный надмыщелок плечевой кости; 4 — локтевая коллатеральная связка; 5 — начало сгибателей кисти и пальцев; 6 — край венечного отростка; 7 — кольцевая связка лучевой кости; 8 — конечная часть плечевой мышцы; 9 — начало круглого пронатора; 10 — мешотчатый заворот локтевого сустава; 11 — место прикрепления двуглавой мышцы плеча; 12 — место прикрепления супинатора; 13 — супинатор; 14 — лучевая коллатеральная связка; 15 — участок капсулы сустава, прилежащий к головке мыщелка плечевой кости; 16 — латеральный надмыщелок плечевой кости; 17 — начало разгибателей кисти и пальцев; 18 — мышца, напрягающая суставную капсулу; 19 — плечелучевая мышца; 20 — начало трехглавой мышцы плеча.
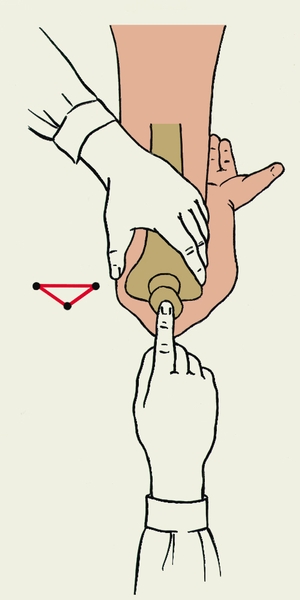
Рис. 7б). Линия и треугольник Гюнтера — в положении сгибания локтевого сустава линии, соединяющие эти опознавательные точки образуют равнобедренный треугольник (треугольник Гюнтера) с вершиной, лежащей на верхушке локтевого отростка локтевой кости.
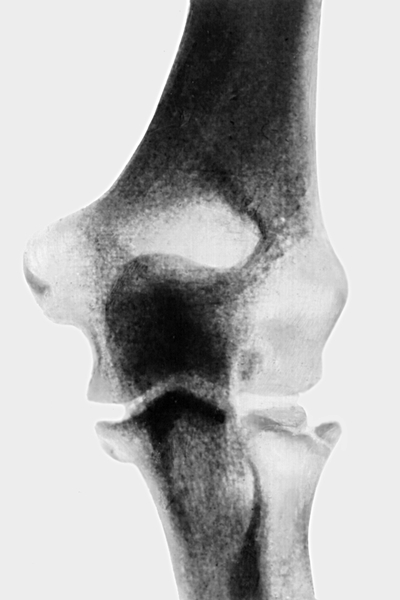
Рис. 11а). Рентгенограмма локтевого сустава при краевом фрагментарном переломе головки лучевой кости (переднезадняя проекция).
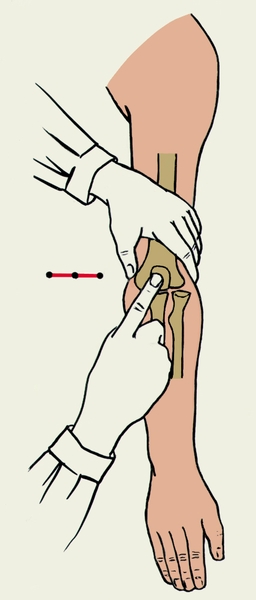
Рис. 7а). Линия и треугольник Гюнтера — в положении полного разгибания локтевого сустава латеральный и медиальный надмыщелки плечевой кости и локтевой отросток локтевой кости располагаются на одной линии (линия Гюнтера).

Рис. 11б). Рентгенограмма локтевого сустава при оскольчатом переломе головки лучевой кости (боковая проекция).
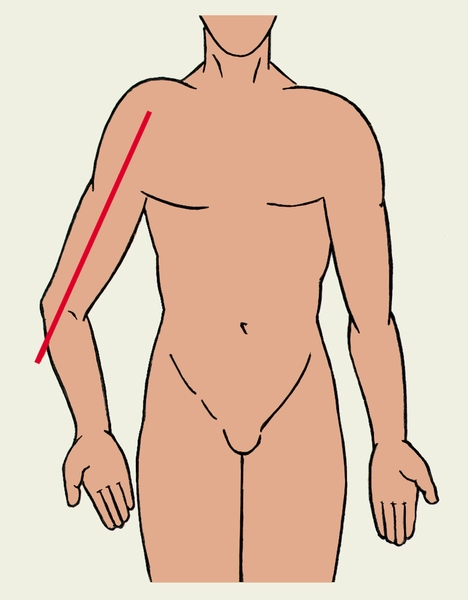
Рис. 6б). Варусная деформации локтевого сустава — угол, образованный осью плеча (обозначен красной линией) и предплечьем открыт кнутри.
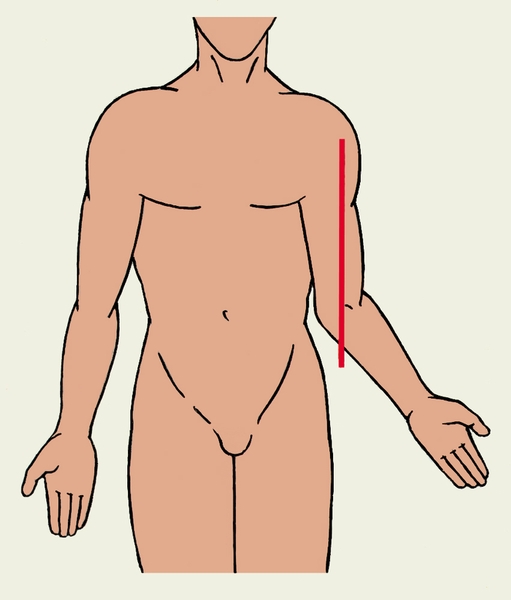
Рис. 6а). Вальгусная деформация локтевого сустава — угол, образованный осью плеча (обозначен красной линией) и предплечьем, открыт кнаружи.
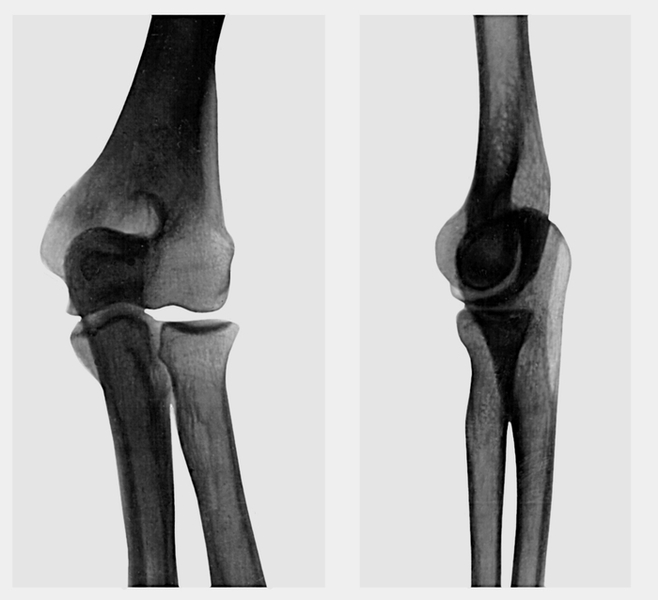
Рис. 5а). Рентгенограммы в прямой и боковой проекциях локтевого сустава.
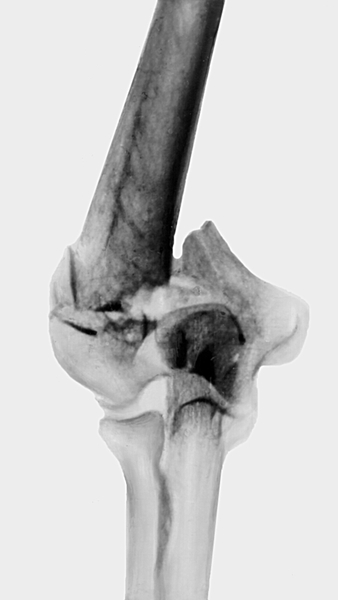
Рис. 8. Рентгенограмма локтевого сустава (передне-задняя проекция) при чрезмыщелковом оскольчатом переломе плечевой кости.
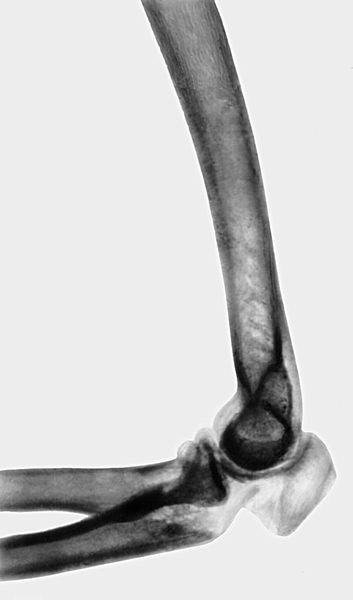
Рис. 10а). Рентгенограмма локтевого сустава (боковая проекция) при переломе локтевого отростка с расхождением отломков — до операции.
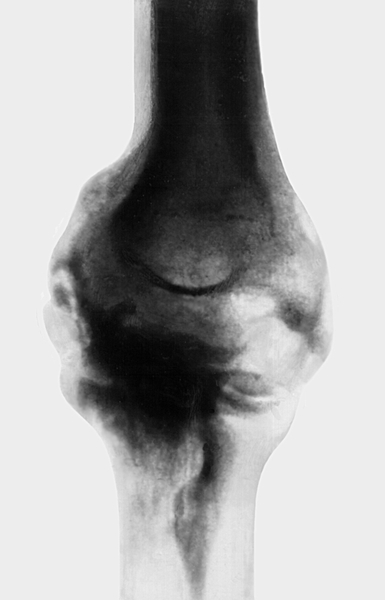
Рис. 13а). Рентгенограмма локтевого сустава при параартикулярной оссификации — переднезадняя проекция.
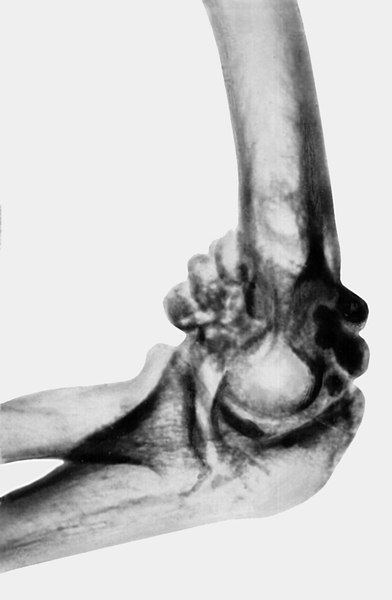
Рис. 12б). Рентгенограмма при хондроматозе локтевого сустава — боковая проекция.
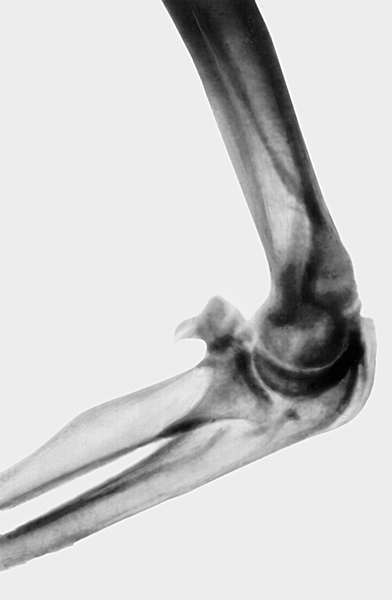
Рис. 13б). Рентгенограмма локтевого сустава при параартикулярной оссификации — боковая проекция.
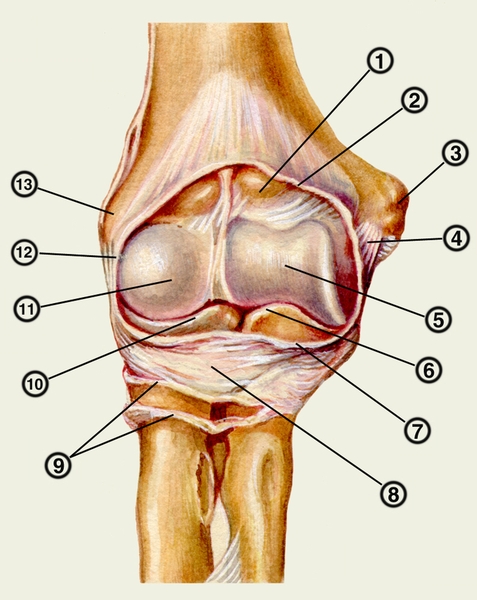 блок плечевой кости; 6 — край венечного отростка; 7 — линия разреза суставной капсулы; 8 — кольцевая связка лучевой кости; 9 — мешковидный заворот (вскрыт); 10 — край головки лучевой кости; 11 — головка мыщелка плечевой кости; 12 — лучевая коллатеральная связка; 13 — латеральный надмыщелок плечевой кости">
блок плечевой кости; 6 — край венечного отростка; 7 — линия разреза суставной капсулы; 8 — кольцевая связка лучевой кости; 9 — мешковидный заворот (вскрыт); 10 — край головки лучевой кости; 11 — головка мыщелка плечевой кости; 12 — лучевая коллатеральная связка; 13 — латеральный надмыщелок плечевой кости">Рис. 2. Топография локтевого сустава. Локтевой сустав с вскрытой суставной капсулой и после удаления окружающих мышц и сухожилий: 1 — венечная ямка; 2 — край вскрытой суставной капсулы; 3 — медиальный надмыщелок; 4 — локтевая коллатеральная связка; 5 — блок плечевой кости; 6 — край венечного отростка; 7 — линия разреза суставной капсулы; 8 — кольцевая связка лучевой кости; 9 — мешковидный заворот (вскрыт); 10 — край головки лучевой кости; 11 — головка мыщелка плечевой кости; 12 — лучевая коллатеральная связка; 13 — латеральный надмыщелок плечевой кости.
II
Локтево́й суста́в
соединяет плечевую кость и кости предплечья. Л. с. образован тремя суставами: плечелоктевым, в котором происходит сгибание и разгибание предплечья; плечелучевым, в котором возможны сгибание, разгибание и вращение лучевой кости; вместе с плечелучевым функционирует лучелоктевой сустав, в котором осуществляется вращение лучевой кости, поворот предплечья кнаружи и кнутри. Все три сустава заключены в одну суставную капсулу. Боковые отделы ее укреплены связками. Кровоснабжается сустав ветвями плечевой артерии.
Повреждения Л. с. встречаются часто. При Ушибах может отмечаться кровоизлияние в мягкие ткани, расположенные около сустава синовиальные сумки, реже в полость сустава (гемартроз). При ударе по задневнутренней поверхности Л. с. может нарушаться функция локтевого нерва — появляются резкие боли, отдающие в IV и V пальцы кисти. При чрезмерном разгибании Л. с. (например, во время игры в теннис, метания копья, упражнений с гирями) возникают микротравмы, которые могут сопровождаться надрывами капсулы и связок, гемартрозом. Первая помощь при ушибе включает создание условий для покоя сустава (руку укладывают на косынку), в некоторых случаях, если есть подозрение на более тяжелое повреждение, лучше наложить шину и направить пострадавшего в больницу для обследования. При повреждении внутреннего отдела капсулы и боковой связки отмечают припухлость по внутренней стороне сустава, может быть кровоизлияние под кожей, сустав опухает, предплечье отводится кнаружи значительно больше, чем на здоровой стороне. В таких случаях шинирование обязательно. В дальнейшем лечение может быть консервативным, а иногда нужна операция.
Вывихи в локтевом суставе обычно происходят при падении на вытянутую руку. Чаще встречаются задние вывихи (рис. 1). После травмы отмечается деформация области сустава. Предплечье согнуто под тупым углом. Выше локтевого отростка видно западение кожи, движения невозможны. Нередко вывих сопровождается повреждением или сдавлением сосудов и нервов. В этом случае отмечают посинение, отек, онемение в области кисти и предплечья. Первая помощь направлена на обездвижение поврежденной руки в том положении, в котором она находится. Не следует предпринимать попыток «исправить» ее положение или вправить вывих, т.к. это может привести к еще более тяжелой травме сустава. Для предупреждения развития значительного отека тканей желательно придать руке возвышенное положение, приложить пузырь или грелку со льдом.
У детей 3—4 летнего возраста при потягивании за руку может возникнуть подвывих головки лучевой кости, который проявляется внезапной болью в руке, ограничением движений в локтевом суставе. Механизм возникновения подвывиха показан на рис. 2. Первая помощь заключается в укладывании поврежденной руки на косынку, после чего ребенка доставляют в травматологический пункт или в больницу, где будет произведено вправление.
При переломах (Переломы) и переломовывихах в локтевом суставе (рис. 3) пострадавший испытывает сильную боль, сустав быстро увеличивается в объеме, распухает, нарушается его подвижность. Первая помощь заключается в обездвижении с помощью шины, после чего руку укладывают на косынку и направляют пострадавшего в больницу.
При открытых повреждениях области Л. с. на рану накладывают стерильную повязку, а затем проводят шинирование. Если повреждена лишь кожа и других травм нет, то можно ограничиться укладыванием руки на косынку.
Шинирование при повреждениях Л. с. (рис. 4) проводится так же, как при повреждениях плечевой кости (см. Плечо).
Повязки на область Л. с. накладывают косыночные (рис. 5), бинтовые или с использованием трубчатого бинта. Из бинтовых повязок (Повязки) обычно применяют восьмиобразную, начиная бинтование с нижней трети плеча или с верхней трети предплечья. При необходимости хорошо закрыть сустав со всех сторон накладывают черепашью повязку. Она может быть как продолжением спиральной повязки на локоть, так и самостоятельной повязкой на локтевой сустав. Чаще используют расходящуюся черепашью повязку, когда бинтование начинают закрепляющими круговыми турами в области середины Л. с, откуда туры бинта расходятся к периферии, ложась то выше, то ниже сустава и прикрывая на 2/3 каждый предыдущий тур. При наложении сходящейся черепашьей повязки закрепляющие круговые туры делают ниже сустава, затем ведут бинт косо через локтевой сгиб на заднюю поверхность плеча, выше локтевого сустава, огибая его и вновь возвращаясь через локтевой сгиб к первому круговому туру бинта. Дальнейшие туры идут, также, постепенно сближаясь к центру и перекрещиваясь на сгибательной поверхности сустава. Повязку обычно накладывают в положении, когда рука согнута в локтевом суставе под углом 90°.
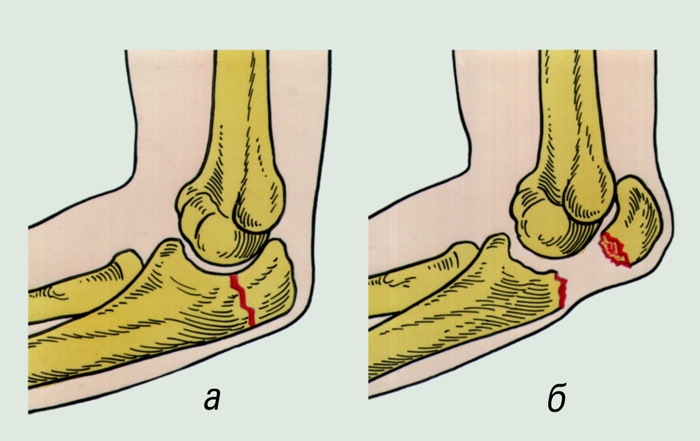
Рис. 3. Переломы локтевого отростка: а — без смещения отломков; б — со смещением отломков.
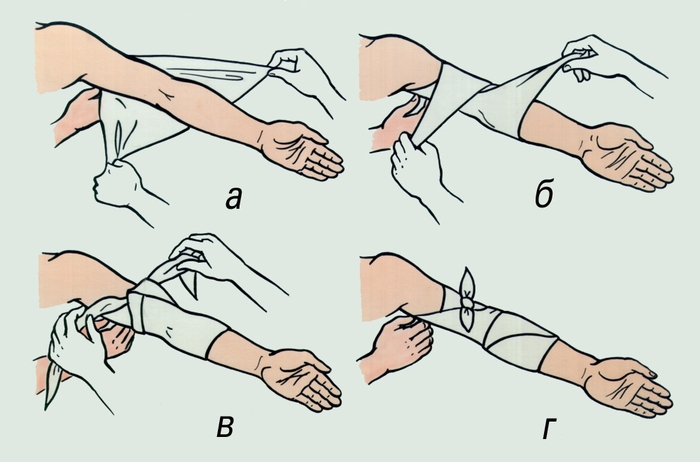 наложения повязки">
наложения повязки">Рис. 5. Наложение косыночной повязки на локтевой сустав: а, б, в, г — этапы наложения повязки.
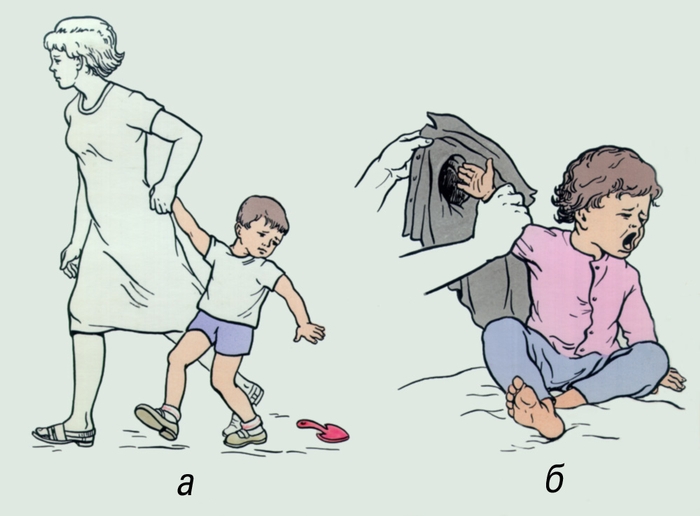
Рис. 2. Механизм возникновения подвывиха головки лучевой кости у ребенка: а — на прогулке; б — при одевании.
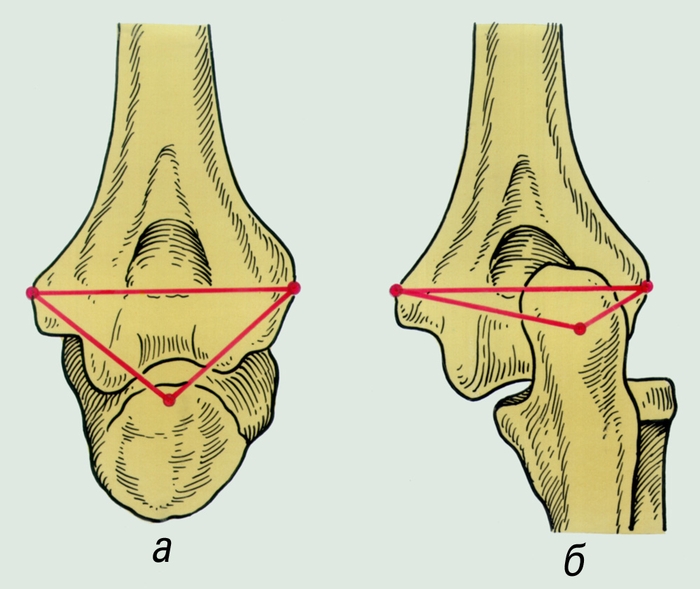
Рис. 1. Взаимоотношение суставных концов костей, образующих локтевой сустав, в норме (а) и при заднем вывихе (б): а — линии, соединяющие надмыщелки плечевой кости и верхушку локтевого отростка, образуют равнобедренный треугольник; б — конфигурация треугольника, образованного теми же костными ориентирами, при заднем вывихе резко изменена.
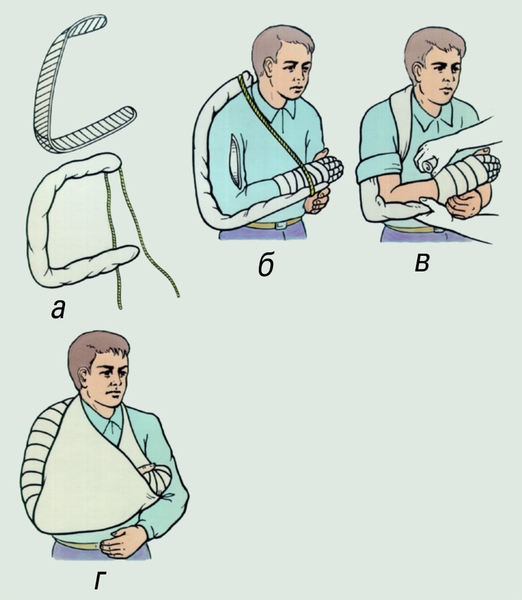
Рис. 4. Иммобилизация при повреждениях плеча и локтевого сустава: а — подготовка лестничной шины: б — наложение шины; в — фиксация шины бинтом; г — подвешивание верхней конечности на косынке.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.