PALUDISME
Maladie la plus répandue dans le monde, le paludisme est une affection parasitaire fébrile, due à un protozoaire, l’hématozoaire de Laveran, transmis à l’homme par la piqûre d’un moustique du genre Anophèle. Chaque année, plus de 100 millions de personnes seront atteintes et des centaines de milliers mourront.
On a retrouvé des descriptions du paludisme, ou malaria, dans les écrits les plus anciens: fièvres intermittentes des terres humides ou inondées (palus , marais) et des régions où l’air est vicié (mal aria ). L’ère thérapeutique débute en 1630 avec la découverte par don Francisco Lopez des vertus curatives de l’écorce du quinquina, dont les chimistes français J. Pelletier et J. Caventou devaient isoler la quinine près de deux siècles plus tard. Un médecin militaire français, A. Laveran, met en évidence à Constantine, en 1880, l’agent de la maladie au sein des globules rouges. Depuis plusieurs décennies, la bataille pour l’éradication de la maladie engagée par l’Organisation mondiale de la santé n’a encore obtenu que des résultats non décisifs. Le vaccin du Colombien Patarroyo, testé en Tanzanie sur près de six cents enfants en 1993, n’a pu immuniser que 30 p. 100 d’entre eux.
Le paludisme demeure donc la première cause «infectieuse» de mortalité:
– l’endémie palustre est souvent accrue par la «mise en valeur» des régions chaudes;
– les moustiques vecteurs sont devenus résistants aux insecticides de contact;
– les médicaments antipaludiques sont mis en échec par l’acquisition de résistance chez le parasite.
L’agent pathogène
Trois espèces parasitaires sont pathogènes pour l’homme: Plasmodium vivax (le plus fréquent), Plasmodium falciparum (le plus dangereux) et Plasmodium malariae (le plus rare). Une quatrième variété, Plasmodium ovale , est d’un intérêt contingent. Tous subissent un cycle complexe et nécessaire à leur survie: asexué chez l’homme ou schizogonie, sexué chez le moustique ou sporogonie (fig. 1).
Chez l’homme, le parasite est inoculé dans le sang lors de la piqûre du moustique, et très vite il se réfugie et se multiplie dans les cellules de certains systèmes ou organes, le foie essentiellement. Là, deux des trois variétés, P. vivax et P. malariae , constituent des «dépôts parasitaires» prolongés par l’envahissement successif de plusieurs cellules. Une dizaine de jours après la piqûre, les trois espèces plasmodiales passent dans le sang, pénètrent dans les globules rouges (on les nomme alors schizontes) et s’y multiplient jusqu’à l’éclatement du globule hôte (fig. 1). Cette rupture détermine les accès fébriles et libère les parasites qui gagnent d’autres globules rouges. Plusieurs évolutions semblables se succèdent ainsi. Un cycle globulaire dure deux jours pour P. vivax et P. falciparum , et la fièvre est de type «tierce» avec un accès thermique tous les deux jours. Elle est de type «quarte» pour P. malariae dont le cycle globulaire exige un jour de plus, avec un maximum fébrile tous les trois jours seulement.
Certains parasites, issus des globules rouges, deviendront des gamétocytes mâles et femelles, inoffensifs pour l’homme.
La contamination du moustique (fig. 1, j1 et j2) se produit quand il pique l’homme. Lors de son repas sanguin, l’insecte absorbe les gamétocytes. Parvenus dans l’estomac de l’insecte, les gamétocytes femelles s’arrondissent et deviennent des gamètes femelles; le gamétocyte mâle se divise et subit l’exflagellation qui donne plusieurs gamètes mâles mobiles. La fécondation de gamètes a lieu dans l’estomac et donne naissance à un zygote mobile qui se loge dans la paroi intestinale de l’insecte. Il donne naissance à des germes filamenteux, les sporozoïtes, qui gagnent les glandes salivaires du moustique, lequel devient infectant.
Le moustique
L’insecte vecteur, un diptère du genre Anophèle, est largement répandu dans le monde entier (fig. 2). Une vingtaine d’espèces sont dangereuses dont A. gambiae , A. funestus (tous deux en Afrique intertropicale), A. minimus (dans les montagnes de la péninsule indochinoise). C’est un insecte piqueur, hématophage; rural, il affectionne les régions chaudes et humides, aime peu l’altitude, et sa distance de vol ne dépasse pas un à deux kilomètres. Fait important, seule la femelle pique l’homme, et la nuit seulement; son vol est silencieux et sa piqûre peu douloureuse; le jour, elle se dissimule dans les endroits retirés et sombres, à l’intérieur des habitations humaines pour les espèces domestiques, à l’extérieur pour les sauvages. Un repas sanguin lui est nécessaire avant de pondre ses œufs isolément sur des surfaces liquides: eaux courantes ou stagnantes, limpides ou saumâtres; chaque espèce a ses préférences. Leurs œufs donnent naissance à des larves aquatiques, puis à des nymphes et à l’insecte ailé.
Les manifestations cliniques
L’incubation dure en principe une à deux semaines, période nécessaire à la formation des schizontes intraglobulaires. Elle peut être beaucoup plus longue, et les premiers symptômes n’apparaissent alors que plusieurs semaines ou plusieurs mois plus tard.
Les premières manifestations cliniques du paludisme d’invasion sont souvent très banales et réalisent un état infectieux fébrile de type grippal ou typhoïdique. À ce stade, la maladie risque fort d’être méconnue si on n’y pense pas spécialement.
Au bout de plusieurs jours, le malade semble guéri, mais apparaissent alors de grands accès fébriles intermittents caractéristiques. L’accès de paludisme dure quelques heures et se déroule en trois phases très suggestives, avec la séquence «frissons-chaleurs-sueurs»; d’abord de grands frissons avec froid intense et tremblement généralisé, ensuite un pic thermique à 40-41 0C de deux à trois heures avec faciès congestif et peau brûlante, enfin sueurs profuses laissant le malade épuisé. Non traités, les accès se renouvellent, «tierces ou quartes» selon l’espèce parasitaire, encore qu’il ne s’agisse que d’un schéma susceptible de variantes. La rate augmente de volume et une anémie s’installe. Après plusieurs accès, même en l’absence de tout traitement spécifique, la fièvre tombe, mais la guérison n’est qu’apparente et des rechutes menacent à tout instant.
À ce stade de la maladie, deux éventualités sont à distinguer: si le malade reste en terre palustre, l’affection pourra durer fort longtemps, entretenue par des contaminations itératives, avec tous les dangers des complications viscérales du paludisme chronique; si le sujet quitte la région impaludée, il ne court plus le risque de nouvelles infestations et la maladie s’éteint d’elle-même, en quelques mois pour P. falciparum qui ne possède pas de réserves tissulaires de parasites, en deux ou trois ans pour les autres espèces.
Si P. falciparum présente l’avantage d’une moindre persistance, il est par contre l’agent des formes graves, celui de la «tierce maligne», par opposition à la «tierce bénigne» de P. vivax . Il est aussi le plus souvent à l’origine des deux accidents sérieux du paludisme: l’accès pernicieux palustre, véritable encéphalopathie comateuse ou délirante gravissime, et la fièvre bilieuse hémoglobinurique qui comporte une destruction massive des globules rouges, une hémolyse aiguë, aboutissant à une obstruction rénale justiciable parfois du rein artificiel.
Le diagnostic au laboratoire est tout entier fondé sur la recherche des hématozoaires dans le sang lors d’un accès fébrile. La morphologie des schizontes à l’intérieur des globules rouges permet de porter le diagnostic de paludisme et d’en déterminer la variété. Une précaution capitale est à observer ici: pratiquer cette recherche avant toute administration de médication antipalustre, qui fait disparaître transitoirement les hématozoaires, et retarde donc le diagnostic et un traitement suffisant.
Traitement et prophylaxie
Deux grands ordres de médications sont utilisés: les schizonticides, qui inhibent la prolifération des schizontes à l’intérieur des globules rouges et, de ce fait, préviennent ou stoppent les manifestations cliniques et les gaméticides actifs sur les formes sexuées.
Parmi les schizonticides, la quinine garde toujours les indications, grâce à la rapidité de son action, précieuse dans les formes graves, mais la brièveté de ses effets lui fait préférer dans la pratique courante des produits plus récents, les «antimalariques de synthèse» avec avant tout les dérivés des amino-4 quinoléines, dont la chloroquine est le principal représentant. Ils constituent la thérapeutique spécifique de l’accès palustre. Mais, depuis quelques années, des souches de P. falciparum résistantes à la chloroquine posent des problèmes aux thérapeutes, qui s’orientent vers des associations médicamenteuses, dans lesquelles les sulfamides semblent promis à un certain avenir.
Les gaméticides sont essentiellement représentés par les amino-8 quinoléines. Les médicaments de ce groupe ont une action antigamétocyte et combattent également les formes qui parasitent les cellules hépatiques.
La suspension des accès thermiques obtenue, il faut songer au traitement préventif des rechutes en consolidant la guérison par l’emploi des schizonticides, seuls ou associés aux gaméticides.
La prophylaxie concerne à la fois l’homme et le moustique. La prise régulière de schizonticides s’impose en pays palustres; ils n’évitent pas la contamination, mais empêchent la survenue des accidents cliniques, et il est bon de poursuivre cette chimioprophylaxie pendant les deux mois qui suivent le départ du patient de la région palustre. Dans les régions infestées, la protection contre les piqûres de moustique comporte toute une série de mesures préventives, telles l’utilisation de moustiquaires la nuit ou la pose de grillages fins aux portes et aux fenêtres. La destruction de l’insecte, tant à l’état adulte que larvaire, doit être entreprise à grande échelle pour être efficace. Elle est réalisée par l’emploi des insecticides de contact à effet rémanent, dont le chef de file est le D.D.T. Ces pesticides ont été remarquablement efficaces, mais les moustiques ont développé vis-à-vis des produits utilisés pour les détruire une inquiétante résistance. En revanche, l’élimination des marécages insalubres, l’introduction de l’hygiène et l’élévation du niveau de vie contribuent beaucoup à l’éradication de la maladie.
paludisme [ palydism ] n. m.
• 1869; var. impaludisme 1873; du lat. palus, paludis « marais »
♦ Maladie parasitaire, endémique dans certaines régions chaudes et humides, due à des hématozoaires inoculés dans le sang par la piqûre de moustiques (anophèles), et se manifestant par des accès de fièvre intermittents. ⇒ malaria. Accès, crise de paludisme. ⇒ paludéen, paludique. La quinine, remède spécifique contre le paludisme. ⇒ antipaludéen. — Abrév. fam. (av. 1945) PALU . Avoir le palu, des crises de palu.
● paludisme nom masculin Maladie parasitaire des régions chaudes et marécageuses due au plasmodium et transmise par un moustique, l'anophèle.
paludisme
n. m. MED Maladie infectieuse fréquente dans les régions marécageuses des pays tropicaux due à un protozoaire (genre Plasmodium) transmis par la piqûre de l'anophèle. (Elle se traduit essentiellement par une fièvre intermittente mais pouvant avoir des manifestations viscérales, rénales et neurologiques: accès pernicieux ou neuropaludisme.) Syn. vieilli malaria.
⇒PALUDISME, subst. masc.
PATHOL. Maladie parasitaire, endémique dans certaines régions chaudes et marécageuses, due à des hématozoaires inoculés dans le sang par la piqûre de moustiques (anophèles) et qui se manifeste par des accès de fièvre intermittents. Synon. fièvre des marais (vx), fièvres intermittentes (vx), fièvre paludéenne, fièvre palustre (vx), malaria. Il y a du paludisme dans cette ville, toutes sortes de miasmes encore mal connus (MARTIN DU G., Thib., Belle sais. 1923, p.940). C'est le paludisme... J'en ai rapporté du Congo (CÉLINE, Mort à crédit, 1936, p.46).
— [Dans la lang. méd.] Paludisme à falciparum, à malariae, à ovale, à vivax (noms des quatre formes principales de paludisme). Il existe plusieurs types de parasites à l'origine du paludisme; celui qui est utilisé ici est le plasmodium vivax qui déclenche une fièvre tierce bénigne (QUILLET Méd. 1965, p.356).
Rem. ,,Le terme paludisme ne s'est imposé qu'à une date relativement récente, en lieu et place des expr. jusqu'alors plus cour. de fièvres intermittentes, maladie paludéenne, fièvre palustre et surtout impaludisme`` (Méd. Biol. t.3 1972).
REM. 1. Palu(d),(Palu, Palud) subst. masc., abrév. fam. Tu ne vois pas qu'il a le palu? (Cl. COURCHAY ds Pt ROB. 1980). 2. Paludothérapie, subst. fém. ,,Inoculation du paludisme dans un but thérapeutique, particulièrement pour le traitement de la paralysie générale`` (Méd. Biol. t.3 1972). Synon. impaludation (thérapeutique).
Prononc. et Orth.:[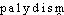 ]. Att.ds Ac. 1935. Étymol. et Hist. 1869 (VERNEUIL, in Journ. de méd. et chir. pratiques, XL, p.324 ds QUEM. DDL t.8). Dér. sav. du lat. palus, -udis «marais»; suff. -isme. Fréq. abs. littér.:22. Bbg. QUEM. DDL t.23 (s.v. palu).
]. Att.ds Ac. 1935. Étymol. et Hist. 1869 (VERNEUIL, in Journ. de méd. et chir. pratiques, XL, p.324 ds QUEM. DDL t.8). Dér. sav. du lat. palus, -udis «marais»; suff. -isme. Fréq. abs. littér.:22. Bbg. QUEM. DDL t.23 (s.v. palu).
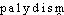 ]. Att.ds Ac. 1935. Étymol. et Hist. 1869 (VERNEUIL, in Journ. de méd. et chir. pratiques, XL, p.324 ds QUEM. DDL t.8). Dér. sav. du lat. palus, -udis «marais»; suff. -isme. Fréq. abs. littér.:22. Bbg. QUEM. DDL t.23 (s.v. palu).
]. Att.ds Ac. 1935. Étymol. et Hist. 1869 (VERNEUIL, in Journ. de méd. et chir. pratiques, XL, p.324 ds QUEM. DDL t.8). Dér. sav. du lat. palus, -udis «marais»; suff. -isme. Fréq. abs. littér.:22. Bbg. QUEM. DDL t.23 (s.v. palu).
paludisme [palydism] n. m.
ÉTYM. 1869; var. impaludisme en 1873; du lat. palus, paludis « marais, étang ».
❖
♦ Méd., cour. Maladie infectieuse caractérisée par des accès de fièvre (intermittents, rémittents ou pernicieux), due à un hématozoaire spécial, l'hémamibe, inoculé par la piqûre de moustiques du genre anophèle. || Le paludisme, dit aussi malaria, fièvre des marais, cachexie paludéenne…, règne à l'état endémique dans les pays chauds et marécageux. || Accès de paludisme. ⇒ fam. Palu. || Ancien colonial atteint de paludisme chronique. ⇒ Impaludé, paludéen (2.). || La quinine, remède spécifique contre le paludisme. || Psychoses dues au paludisme. — Inoculation du paludisme. ⇒ Impaludation; paludothérapie. || Étude du paludisme. ⇒ Paludologie.
➪ tableau Principales maladies et affections.
❖
DÉR. et COMP. Paludique. V. Paludo-. — Antipaludique.
Encyclopédie Universelle. 2012.