
мед.
Врождённую катаракту наблюдают в 5 случаях из 100000 новорождённых; она обусловливает 10-38% случаев детской слепоты.
Классификация
• Венечная (коронарная) — помутнения расположены радиально в глубоких слоях коры периферических отделов хрусталика и имеют булавовидную форму, светло-серую или зеленовато-голубую окраску• Веретенообразная — помутнение веретенообразной формы расположено по оси хрусталика
• Дисковидная — помутнение дисковидной формы расположено между ядром и задним полюсом хрусталика
• Зонулярная (слоистая) — помутнения хрусталика расположены в виде 1-3 концентрических слоев вокруг его ядра
• Звёздчатая катаракта (хрусталикового шва) характеризуется наличием точечных помутнений в области эмбриональных швов хрусталика, образующих фигуру звезды
• Катаракта переднего эмбрионального шва -стационарная катаракта, характеризующаяся множественными точечными помутнениями белого цвета в области переднего эмбрионального шва хрусталика
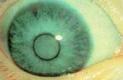
• Полярная катаракта — небольшое округлое серовато-белое помутнение, нередко слоистого строения, расположено у одного из полюсов хрусталика
• Пирамидальная катаракта — полярная катаракта, помутнение в виде конуса, вершина направлена к полюсу хрусталика.
Генетические аспекты — см. Приложение 2. Наследственные болезни: картированные фенотипы.
Факторы риска
• Метаболические нарушения: сахарный диабет у матери, галактоземия у плода• Инфекционные заболевания матери в I триместре беременности: краснуха, герпес, эпидемический паротит, токсоплазмоз и др.
Клиническая картина
• Заболевание часто протекает бессимптомно• Иногда родители замечают у ребёнка нарушения фиксации взора или косоглазие из-за отсутствия коркового контроля за содружественными сокращениями наружных мышц глаза
• Лейкокория (светлое отражение от зрачка — видимое проявление помутнения хрусталика), нистагм, признаки основного заболевания (например, синдрома Дауна, краснухи)
• Помутнение хрусталика выявляют сразу после рождения или в течение 3 мес.
Дифференциальный диагноз
• Опухоли наружного отдела зрительного анализатора, проводящих путей• Ретинопатия.
Лечение
• Наиболее оптимально оперативное лечение в первые месяцы жизни (экстракция катаракты) под наркозом, что позволяет добиться правильного формирования зрительной коры и самой сетчатки, а также адекватного развития мышечной координации, необходимой для бинокулярного зрения.• Имплантация интраокулярной линзы не показана, поскольку глаз в процессе роста изменяет рефракцию.
• При двусторонней катаракте с остротой зрения менее 0,005, не корригируемой с помощью линз, оперативное вмешательство показано в возрасте от 2 до 6 мес.
• При менее выраженной катаракте (острота зрения — ниже; 0,3) предметное зрение возможно, поэтому операцию про-1 водят в возрасте 2-5 лет.
• Послеоперационный уход: для борьбы с амблиопией необходимо длительное ношение повязки на здоровом глазу. Показана коррекция рефракции оперированного глаза, частые повторные исследования остроты зрения.
• При остроте зрения выше 0,3 (улучшение до 0,4 при расширении зрачка) хирургическую экстракцию не проводят.
• При отсроченном хирургическом лечении необходима инсталляция в глаз мидриатических средств 1-2 р/нед вплоть до операции для обеспечения полноценного развития сетчатки, часто страдающей при недостатке поступления к ней света, предупреждения нистагма, косоглазия, амблиопии.
Прогноз
При несвоевременно выявленной врождённой катаракте прогноз часто неблагоприятный ввиду наличия высокого риска развития амблиопии.См. также Катаракта
МКБ
Q12.0 Врождённая катарактаЛитература
Lund AM et al: Autosomal dominant cataract; linkagerelations; clinical and genetic heterogeneity. Clin. Genet. 41: 65-69,
Справочник по болезням. 2012.